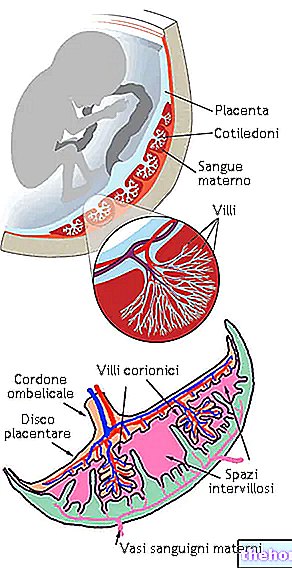
CVS ir invazīva diagnostikas metode, kuras pamatā ir horiona villi aspirācija ultraskaņas kontrolē un turpmāka aspirēto audu laboratoriskā analīze.
CVS diagnostikas pamatojums ir tajā pašā augļa un horiona villi šūnu izcelsmē, kas abi iegūti no zigotas (šūna, kas rodas olšūnas un spermas saplūšanas rezultātā). Līdz ar to horiona bārkstiņu hromosomas ir vienādas augļa šūnās, un to pētījums ļauj diagnosticēt augļa hromosomu anomālijas (ieskaitot Dauna sindromu) un dažādas ģenētiskas slimības (cistisko fibrozi, trauslu X sindromu, kurlu); pēc pieprasījuma, villocentēze arī ļauj noteikt augļa paternitāti.
Hromosomu analīze (citoģenētiskā pārbaude) ļauj identificēt hromosomu skaitliskās un strukturālās anomālijas, savukārt ģenētiskā analīze (molekulārā pārbaude) ļauj izcelt visus bojātos gēnus.

Villocentēze: kā to izdarīt
Villocentēze sastāv no neliela daudzuma horiona villi (mikroskopiskas sekas, kas veido placentas ārējo daļu) noņemšanas, izmantojot vēdera vai vagino-dzemdes kakla ceļu.
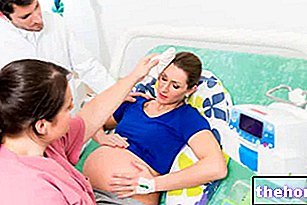
Transabdominālajā CVS pēc vispiemērotākā punkta noteikšanas apkārtējā āda tiek sterilizēta. Pēc tam koriona paraugs tiek aspirēts nepārtrauktā ultraskaņas vadībā caur 18-20 izmēra adatu, kas izveidota, lai iekļūtu caur vēdera un dzemdes sienu, līdz tas sasniedz trofoblastu (kur atrodas horiona villi).

Starp abām operatīvajām metodēm vairumā gadījumu izvēle attiecas uz transabdominālo CVS. Tomēr lēmums var atšķirties atkarībā no tā, ko pierāda sākotnējā ultraskaņas izmeklēšana, kas veikta, lai noteiktu gestācijas periodu (augļa garuma mērīšana un galvaskausa biometrija), bet arī lai novērtētu augļa vitalitātes pakāpi. (sirdsdarbības mērīšana) un tā atrašanās vieta. Turklāt sākotnējā ultraskaņas izmeklēšana ļauj atklāt vairākas grūtniecības, novērtēt amnija šķidruma daudzumu, dzemdes stāvokli un izpētīt dzemdes vietu, kurā ir ievietota placenta. Ārsts izmantos visus šos elementus, lai noteiktu labāko piekļuves veidu horiona villu paraugu ņemšanai.
Iepriekšējās ultraskaņas izmeklēšanas laikā būs iespējams izcelt arī pagaidu vai absolūtas kontrindikācijas CVS (dzemdes anomālijas, miomas utt.).
Pēc stundas pēc pārbaudes beigām tiek veikta papildu ultraskaņas pārbaude, lai novērtētu augļa dzīvotspēju.
Kādi ir procedūras riski, vai CVS ir sāpīga?
Chorionic villus paraugu ņemšana tiek veikta poliklīnikā, un tai nav nepieciešama anestēzija vai īpaša medicīniskā aprūpe. Kad adata tiek ievietota caur vēderu un dzemdi, sieviete var sūdzēties par durošām sāpēm, lai arī vieglas un īslaicīgas, kam seko nelieli krampji lokālu dzemdes muskuļu kontrakciju dēļ. Sāpes ir tīri subjektīvs fakts, to raksturo lielākā daļa pacientu CVS kā nesāpīga izmeklēšana. Tāpēc vairāk nekā sievietes pašas ir nobažījušās par nelielo aborta risku, kas saistīts ar procedūru. Transabdominālo CVS faktiski apgrūtina augļa zaudēšanas risks, ko var noteikt vienā gadījumā ik pēc 100 200 izmeklējumi. Šis risks ir papildus spontāna aborta riskam, kas pastāv starp desmito un divpadsmito nedēļu, tāpēc ir pilnīgi neatkarīgs no villocentēzes vai citām diagnostikas procedūrām. Šis risks, kas tiek lēsts 2-3 gadījumos no 100, ir būtiski saistīts ar mātes vecumu, un ievērojami palielinās pēc 35 gadu vecuma. Kā jau tika teikts, augļa zaudējuma varbūtību, kas attiecināma uz CVS izpildi, ir grūti interpretēt; tas viss kopā ar pakāpenisku diagnostikas metožu uzlabošanu un procedūras drošību izskaidro diezgan atšķirīgu literatūras klātbūtni. abortu riska procenti (jā svārstās no 0,5 līdz 3%).
Aborts risks ievērojami palielinās, ja procedūra tiek veikta transcervikāli (2-3%), un vēl jo vairāk, ja elastīgā katetra vietā tiek izmantotas biopsijas knaibles. Daudzi citi faktori var ietekmēt augļa zuduma ātrumu; risks samazinās, palielinoties gestācijas vecumam (tādēļ pārāk agrīna pārbaude ir ļoti riskanta), un operatora pieredzes un prasmju pakāpe, bet palielinās, palielinoties mātes vecumam, placentas mozaīkas klātbūtnē un no vairākām adatu injekcijām (dažreiz, lai arī reti (apmēram 1% gadījumu), ir jāatkārto punkcija un aspirācija nepietiekama materiāla dēļ; ļoti retos turpmākās neveiksmes gadījumos amniocentēze parasti tiek plānota 2. – 4. nedēļas pēc).
Pēc villocentēzes dažos procentos no 2 līdz 6% gadījumu stundās pēc savākšanas grūtniece sūdzas par pārejošiem traucējumiem, piemēram, krampjiem dzemdē un nelielu asins zudumu no dzimumorgāniem; šis notikums noteiktos gadījumos nedrīkst pārbiedēt sievieti, jo tas nav statistiski korelēts ar abortu. Retāk var parādīties tādi simptomi kā drudzis, sāpes un pat drebuļi, visi simptomi, kas, tāpat kā jebkura nozīmīga asiņošana, ir nekavējoties jāiesniedz medicīniskai palīdzībai.
Lai izvairītos no mātes un augļa nesaderības parādībām ar sekojošu jaundzimušā hemolītisko slimību, neimunizētām Rh negatīvām grūtniecēm ar Rh pozitīvu partneri jāveic profilakse ar anti-D imūnglobulīniem (papildu informācija: Kumbsa tests grūtniecības laikā) sieviete jau ir imunizēta, CVS izpilde ir kontrindicēta.
Ko darīt pirms un pēc CVS?
Gatavojoties eksāmenam, parasti netiek sniegti īpaši ieteikumi; tomēr ieteicams ierobežot pārtikas patēriņu pēdējā ēdienreizē pirms villocentēzes un izvairīties no pārmērīgas trauksmes un nepamatotām bažām.
Diagnostikas procedūras beigās, apmēram pēc vienas stundas pēc paraugu ņemšanas, tiek veikta ultraskaņa, lai novērtētu augļa sirdsdarbību. CVS beigās nav nepieciešams ievadīt antibiotikas vai muskuļu relaksantus (ar mērķi novērst dzemdes kontrakcijas); pēc tam pacients var droši atgriezties pie ierastajām aktivitātēm, paredzot, lai izvairītos no intensīvas fiziskās slodzes un pāris dienas atturētos no dzimumakta. Anti-antibiotiku profilakse pēc CVS ir jālieto, ja pastāv korionamnitīta riska faktori .
Villocentēze, indikācijas un rezultāti "