Vislielāko risku rada alkohola lietošana kopā ar zālēm, kas iedarbojas tieši uz nervu sistēmu, piemēram, zāles depresijas, psihisku slimību, trauksmes, epilepsijas vai bezmiega ārstēšanai. Patiesībā, pat lietojot mazās devās, alkohols var palielināt nomierinošo līdzekli šo narkotiku radītā ietekme (samazināts modrības līmenis, pasliktināta sprieduma un kritiskuma prasme, vairāk vai mazāk smagas garastāvokļa izmaiņas līdz komai lielas ļaunprātīgas izmantošanas gadījumos). Nav nejaušība, ka vēsturē alkohola un barbiturātu kokteiļi ir bijuši atbildīgi par vairāku slavenu cilvēku nāvi nejaušas vai pašnāvības dēļ.
Citas ievērojamas mijiedarbības:
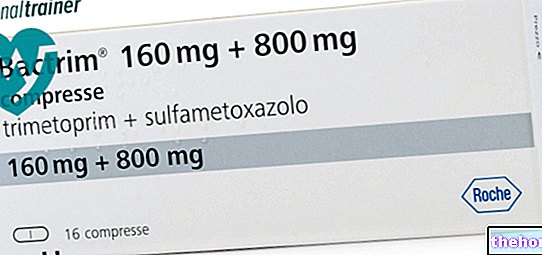
- Alkohols un pretsāpju līdzekļi (pretsāpju līdzekļi): paaugstināts kuņģa asiņošanas risks saistībā ar NPL lietošanu; paaugstināts aknu bojājuma risks, ko izraisa paracetamola (acetaminofēna) pārdozēšana.
- Alkohols un antibiotikas (īpaši cefalosporīni): pastiprinātas ar paģirām saistītas slimības, piemēram, ādas un krūškurvja apsārtums, pietvīkums, galvassāpes, vemšana, hipotensija un sirdsklauves. Alkohola un pretsēnīšu līdzekļu kombinācija nav ieteicama tādu pašu iemeslu dēļ.
- Alkohols un antihistamīni (zāles pret alerģiju): pastiprināta miegainība, ko izraisa šīs zāles.
- Alkohols un antihipertensīvie līdzekļi (zāles augsta asinsspiediena ārstēšanai, piemēram, ace inhibitori, beta blokatori, diurētiskie līdzekļi un nitrāti): vienlaicīga lietošana ar alkoholu var izraisīt paātrinātu sirdsdarbību un pēkšņas asinsspiediena izmaiņas.
- Alkohols un bronhodilatatori (zāles pret astmu): paaugstināts sliktas dūšas, vemšanas, aizkaitināmības un galvassāpju risks.
- Alkohols un narkotikas (anestēzijas zāles): pastiprināta narkotiskā iedarbība līdz komai un nāvei.
- Alkohols un statīni (zāles ar augstu holesterīna līmeni): paaugstināts aknu toksicitātes risks.
- Alkohols un sulfonilurīnvielas atvasinājumi (zāles diabēta ārstēšanai): paaugstināts hipoglikēmijas risks.
- Alkohols un varfarīns (antikoagulanti): palielināts asiņošanas risks (akūta intoksikācija) un samazināta zāļu efektivitāte (hroniskiem dzērājiem).
Tāpat nav ieteicams lietot alkoholu ar uztura bagātinātājiem; piemēram, alkohola un baldriāna saistība var pastiprināt tā nomierinošo iedarbību, savukārt etanola un kofeīna saistība var pastiprināt kuņģa-zarnu trakta kaitīgo iedarbību.
Tā kā pat mērens alkoholisko dzērienu patēriņš var izraisīt bīstamu mijiedarbību ar daudzām zālēm, ieteicams - īpaši sievietēm un vecāka gadagājuma cilvēkiem, kuriem risks ir vēl lielāks - konsultēties ar ārstu vai farmaceitu, lai iegūtu arvien vairāk specifiskas informācijas.
, aminofilīnu vai citus radniecīgus ksantīnus, kofeīns var izraisīt uzbudināmību, ātru sirdsdarbību, trīci un nervozitāti.Kofeīns arī palielina blakusparādību risku no dažām psihiatrijā lietojamām zālēm, piemēram, antipsihotiskā klozapīna; tas arī samazina litija līmeni plazmā.
Hinolonu grupas antibiotikas, piemēram, enoksacīns, ciprofloksacīns, grepafloksacīns, levofloksacīns un norfloksacīns, izraisa kofeīna uzkrāšanos organismā (lielas kofeīna devas organismā var izraisīt sliktu dūšu, vemšanu, nervozitāti, trauksmi, ātru sirdsdarbību un krampjus).
Kofeīns mijiedarbojas ar MAO inhibitoriem, palielinot to simpātisko stimulējošo iedarbību. Tāpēc MAO inhibitoru un kofeīna kombinācija var izraisīt sirds aritmijas vai smagu hipertensiju.
Personām, kuras ārstē ar antikoagulantiem (kumadīnu - varfarīnu), kofeīna antitrombocītu darbība palielina asiņošanas risku.
Kofeīns samazina zāļu efektivitāti, ko lieto urīna nesaturēšanas apkarošanai.
Saistībā ar NSPL kofeīns var pastiprināt pēdējo kuņģa -zarnu trakta iedarbību.
Kofeīna līmeni serumā var palielināt, vienlaicīgi lietojot perorālos kontracepcijas līdzekļus.
Secinām, ka kofeīns ir ne tikai kafijā, bet arī daudzos pārtikas produktos, piemēram, kokakolā, enerģijas dzērienos un tējā, kā arī dažos uztura bagātinātājos (piemēram, tajos, kas satur kolu, matē vai guarānu).
, un vispārīgāk par visiem piena produktiem, traucē dažu antibiotiku uzsūkšanos zarnās, ierobežojot to efektivitāti.Jo īpaši jāizvairās no saistības starp piena produktiem un tetraciklīniem (antibiotikām, kuras mūsdienās mazāk izmanto zāļu rezistences problēmu ārstēšanā); patiesībā šīm zālēm ir helātu aktivitāte, tas ir, tās cieši saistās ar kalciju (bet arī ar dzelzi un magnijs), ieskaitot kaulos un zobos esošos. Šī iemesla dēļ, lietojot grūtniecības vai bērnības laikā, tetraciklīni var radīt problēmas ar kaulu malformācijām un bērna zobu dzelteno nokrāsu. Problēma rodas arī saldējumiem un stiprinātiem pārtikas produktiem, kas bagātināti ar kalciju, magniju un / vai dzelzi, un tiem piedevām.
Kas attiecas uz antibiotiku ciprofloksacīnu, to nav ieteicams lietot kopā ar piena produktiem (piemēram, pienu un jogurtu) vai ar kalciju bagātinātām augļu sulām; tomēr ciprofloksacīnu var lietot vairāku ēdienu maltītes laikā, kas satur arī piena produktus.
Savukārt pienu ieteicams lietot pacientiem, kas saņem antipsihotiskos līdzekļus uz litija bāzes bipolāru traucējumu ārstēšanai; šajā gadījumā asociācija ir pozitīva, jo samazina kuņģa darbības traucējumu biežumu.Pat NSPL lietotājiem ieteicams šīs zāles lietot pilnā vēderā vai kopā ar pienu, lai mazinātu to kuņģi bojājošo iedarbību.
Savukārt attiecībā uz sojas pienu tika ziņots par iespējamu varfarīna antikoagulantu aktivitātes samazināšanās risku, līdz ar to palielinoties trombozes riskam.
, mēs runājam par "fototoksicitāti". Atšķirībā no izsitumiem un apdegumiem, ko galvenokārt izraisa īsi ultravioletie stari (UVB), toksiskās reakcijas galvenokārt ir saistītas ar UVA iedarbību. Dažas vielas absorbē saules starojuma enerģiju un pārnes to uz ādas audiem, izraisot DNS vai šūnu bojājumus membrānas.Simptomi ir tādi paši kā saules apdegumiem: apsārtums, nieze, pietūkums un dedzināšana, līdz reāliem apdegumiem ar pūslīšu parādīšanos. Tās var rasties vietās, kur ir lietotas lokālas zāles, vai, ja zāles lieto iekšķīgi vai parenterāli, tās var ietekmēt visas saules iedarbības vietas. Atšķiras arī zāļu deva un ārstēšanas biežums. Reakcijas ir izteiktākas, ja saules iedarbība ir bijusi intensīva vai ilgstoša: tās parasti ilgst dažas dienas un var atstāt brūnus plankumus. Bīstamība ir lielāka, ja iedarbība sakrīt ar aktīvās sastāvdaļas maksimālo koncentrāciju asinīs. Starp visbiežāk lietotajām zālēm, kas var mijiedarboties ar sauli, ir: antibiotikas (tetraciklīni, hinoloni un sulfonamīdi), perorālie kontracepcijas līdzekļi (tabletes), pretiekaisuma līdzekļi (īpaši tie, kas jālieto uz ādas, piemēram, želejas / plāksteri uz ketoprofēna bāzes). un antihistamīna līdzekļi (prometazīns).
Atsevišķa diskusija ir pelnījusi tā sauktās fotoalerģiskās reakcijas, kas rodas tikai indivīdiem ar noslieci uz simptomiem, kas neparādās uzreiz, bet pēc sensibilizācijas tos izraisa arī nelielas zāļu devas.
Jebkurā gadījumā ieteicams vienmēr pārbaudīt zāļu lietošanas instrukcijā ietvertās informācijas saderību ar saules iedarbību un vienmēr izmantot atbilstošu aizsardzību pret sauli. Ja nav iespējams pārtraukt vai atlikt ārstēšanu, izvairieties no saules gan zāļu lietošanas laikā, gan nākamās divas nedēļas.
, hormonu aizstājterapija vai pretiekaisuma līdzeklis, kas apgrūtina pielipšanu pie ādas. Savukārt attiecībā uz sīrupiem un acu pilieniem var mainīt palīgvielas, kas ļauj absorbēt aktīvās sastāvdaļas, samazinot to efektivitāti. -iekaisuma ziedes karstumā redz vielas atsevišķi. tauki, kas satur aktīvās sastāvdaļas. Vasarā tad būtu labāk izvairīties no aspirīna putojošā formā, jutīgāk pret karstumu: tas varētu būt neefektīvs vai radīt kuņģa problēmas.
Kopumā, lai netiktu apdraudēta zāļu integritāte un drošība, produkti jāuzglabā sausā vietā. Vasarā var būt noderīgi termiskie konteineri, bet ledusskapja lietošana ir jāierobežo, jo temperatūra ir pārāk zema un mitrums var sabojāt zāles.