IEVADS: Locītavu skrimšļi ir ļoti specializēti saistaudi, kas sastāv no šūnām, ko sauc par hondrocītiem, un apkārtējiem atbalsta audiem - matricu. Tam ir pērļaini balta krāsa un tas pārklāj locītavu kaulu galus, pasargājot tos no berzes. Tās funkcija ir līdzīga amortizatora funkcijai, kas spēj nodrošināt normālas locītavu attiecības un ļaut kustēties.
Sakarā ar pilnīgu vaskularizācijas un inervācijas neesamību, skrimšļiem ir slikta reģenerācijas spēja traumas gadījumā, īpaši, ja tie ir smagi. Pat tad, kad tas atjaunojas, tas joprojām rada šķiedru skrimšļa tipa audus, kas ir mazāk izturīgi un elastīgi nekā sākotnējie; tādēļ tas var apdraudēt locītavas funkcionalitāti un veicināt deģeneratīvu parādību parādīšanos laika gaitā (artroze vai osteoartrīts).
Skrimšļa bojājumi ir ļoti izplatīta problēma, kas viegli atrodama gados vecākiem cilvēkiem (deģeneratīvs osteoartrīts), bet dažreiz arī jauniešiem, kur traumatiskas izcelsmes bojājumi rodas biežāk un ir augsts risks attīstīties artrīta formās. Vēl pirms dažiem gadiem ārstēšanas iespējas bija ierobežotas, un pacients tika notiesāts uz invaliditāti vai, ja iespējams, aizstāt locītavu ar locītavas protēzi. Mūsdienās modernas ķirurģiskas metodes, kas saistītas ar audu inženieriju, sniedz vēl vairāk cerību.
Ir iespējams stimulēt kaulu smadzenes, veidojot reparatīvus šķiedru skrimšļa audus, veidojot vairākus mazus caurumus (perforāciju), izraisot mikrolūzumus vai sakārtojot subhondrālā kaula virsmu (kaulaina daļa zem skrimšļa); kā minēts pirms dažām rindām, izveidojušies atjaunojošie audi ir fibrocartilaginous tipa (B sērijas), un tāpēc tiem ir daudz zemāka funkcionalitāte nekā skrimšļiem, ko nodrošina mātes daba. Šī iemesla dēļ šīs metodes pašlaik ir paredzētas seklu un pieticīgu hondrālu bojājumu ārstēšanā.
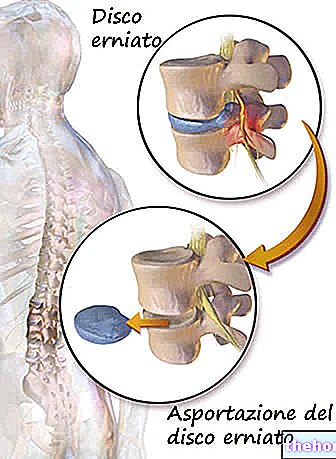
Plašāku bojājumu gadījumā ir iespējams izvēlēties skrimšļa transplantāciju.
Skrimšļa transplantācija
Vispirms ir labi precizēt, ka šis termins attiecas nevis uz vienu, bet uz trim dažādām ķirurģiskām metodēm.
→ Perihondrija vai periosta implanti (plānas membrānas, kas aptver attiecīgi skrimšļus, izņemot locītavu daļas, un kaulus, izņemot locītavu virsmas un cīpslu ievietošanas punktus). Ķirurgs paņem šo audu atlokus un ievieto tos ievainotajā zonā, kur tie izraisa audu augšanu, kas līdzīgs skrimšļiem vai fibrocartiliem.
INDIKĀCIJAS: ilgtermiņa rezultāti ir pretrunīgi; šī iemesla dēļ tā nav plaši izplatīta tehnika.
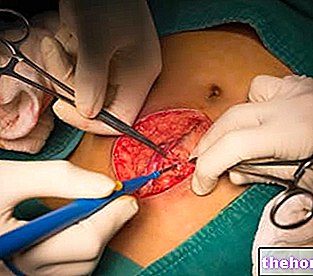
→ Mozaikoplastika vai osteohondrālais transplantāts: ietver osteohondrālo audu cilindru izmantošanu (ti, kaulu daļas ar skrimšļiem), kas ņemti no tā paša pacienta ievainotās locītavas, un spiedienu, kas potēts skrimšļa defektā.
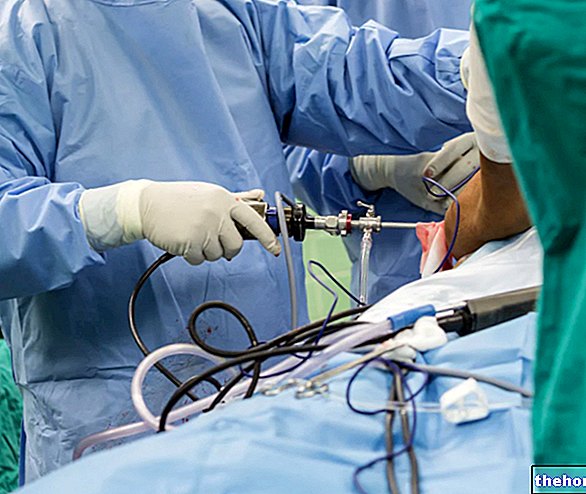
INDIKĀCIJAS: šo skrimšļa transplantāciju var veikt artroskopiski, tāpēc tā ir minimāli invazīva un nerada atgrūšanas un infekcijas problēmas. To veic tajā pašā ķirurģiskajā laikā un tas ir norādīts tikai nelieliem bojājumiem, bet dziļums nav ierobežojošs faktors; acīmredzamu iemeslu dēļ transplantātam nepieciešamais osteohondrālais materiāls patiesībā ir ierobežots, un augstāki paraugi nodarītu būtisku kaitējumu donora vietā. Tāpēc skrimšļa transplantācija ir kompromisa rezultāts: "kritiska vieta locītavas funkcionēšanai" ir salabots ", noņemot skrimšļus no mazāk svarīgas vietas, bet ne par šo bezjēdzīgo vai lieko.
Skrimšļa transplantāciju nevar veikt neoperējamām locītavām, piemēram, pirkstiem, pēdām vai mugurkaulam; tā vietā tas ir paredzēts ceļgaliem, potītēm, pleciem un gurniem.
→ Autologā hondrocītu transplantācija: skrimšļa šūnas tiek savāktas no pacienta, noņemot nelielu skrimšļa šķēli vietā, kur nav slodzes. Izmantojot biotehnoloģiskās metodes, savāktie hondrocīti tiek izolēti un audzēti laboratorijā 2-4 nedēļas, kuru laikā tie diferencējas, reizinot to skaitu. Šajā brīdī pacientam tiek veikta jauna operācija, kuras laikā bojājums tiek notīrīts un pārklāts ar periostu, atstājot nelielu caurumu, caur kuru kultivētās šūnas tiks injicētas. Periosteāla atloks, kas ņemts no ipsilaterālās stilba kaula antero-mediālās virsmas, ir atbildīgs par jebkādām komplikācijām, kas var rasties īsā laikā; turklāt tam nepieciešama diezgan sarežģīta ķirurģiska tehnika, kuru nevar veikt artroskopiski. Lai pārvarētu šīs problēmas, biotehnoloģiskas izcelsmes hialuronskābes atbalstam var izmantot autologus hondrocītu implantus, kuru priekšrocība ir arī tāda, ka nepieciešama mazāk invazīva ķirurģiska tehnika. Pētījums pašlaik ir vērsts uz jaunu biotehnoloģisko balstu identificēšanu, kas varētu veicināt transplantēto hondrocītu kultūru ieaugšanu un izplatīšanos saskaņā ar "dabisko" locītavu skrimšļu īpašībām.
Arī šajā gadījumā, tā kā pacients vienlaikus ir donors un saņēmējs, nav problēmu ar atgrūšanu vai infekciju. Atšķirībā no iepriekšējās tehnikas ierobežojošais faktors ir ne tik daudz bojājuma apjoms, bet tā dziļums: ja bojājums tiek paplašināts līdz pamatā esošajam kaulam (smagi ievainojumi, osteohondrīts, progresējoša artroze), implants iesakņojas ar grūtībām, jo tam trūkst Tāpēc tiek meklēti biotehnoloģiskie materiāli, kas darbojas kā piemērots balsts, lai izvairītos no hondrocītu izkliedes apkārtējā vidē un veicinātu to augšanu pat pašreiz neārstējamu patoloģiju klātbūtnē.
PIEZĪMES: gan ārstēšana, kuras pamatā ir perforācijas, nobrāzumi un mikrolūzumi, gan skrimšļa transplantācija, ir paredzēta pacientiem, kas jaunāki par 40-50 gadiem, jo novecošanās samazina skrimšļa proliferācijas spēju līdz nullei. Šis raksts attiecas uz progresējošu osteoartrītu.