Sīkāk mēs sniegsim īsu pārskatu par patoloģijas vispārinājumiem, minot cēloņus, sekas un iespējamās ārstēšanas metodes.
Vēlāk mēs iedziļināsimies speciālās motoriskās terapijas detaļās, minot veidus un metodes, kā iejaukties 2. tipa cukura diabēta gadījumā - pat ar komplikācijām.
hronisks (glikozes pārpalikums plazmā), pamatojoties uz diviem patoloģiskiem mehānismiem, kas pastāv vai nav:- Insulīna rezistence: insulīna darbības traucējumi perifēros audos (acīmredzami no insulīna atkarīgi);
- Insulīna sintēzes trūkums: samazināta hormona ražošana aizkuņģa dziedzerī.
Piezīme: Insulīna sintēzes trūkums bieži ir ilgstoša insulīna rezistences komplikācija.
Tas notiek galvenokārt pieaugušajiem un ir visizplatītākā diabēta forma (90% gadījumu).
Atšķirībā no 1. tipa, tas nav atkarīgs no insulīna - lai gan smagos gadījumos, kad aizkuņģa dziedzeris pārstāj darboties kā vajadzētu, tomēr var būt nepieciešama eksogēna insulīna terapija.
Cēloņi var būt iedzimti (poligēni) vai vides; starp pēdējiem izceļas galvenokārt: aptaukošanās, mazkustīgs dzīvesveids, nesabalansēts uzturs, ko raksturo pārmērīgs ogļhidrātu daudzums, stress, citas slimības un dažas zāles.
Aptaukošanās un diabēts
Aptaukošanās ir sastopama vairāk nekā 80% 2. tipa cukura diabēta gadījumu.
Taukaudi spēj ražot virkni vielu (leptīns, TNF-α, brīvās taukskābes, pretestība, adiponektīns), kas, ja to pārsniedz, veicina insulīna rezistences veidošanos.
Turklāt aptaukošanās gadījumā taukaudi ir hroniska zemas intensitātes iekaisuma stāvoklis, kas ir ķīmisku mediatoru avots, kas pasliktina insulīna rezistenci.
2. tipa cukura diabēts palielina priekšlaicīgas nāves un pastāvīgas invaliditātes risku; šķiet, ka tas galvenokārt palielina kardiovaskulāro risku un jo īpaši saistībā ar citām patoloģiskām formām, piemēram: arteriālo hipertensiju, dislipidēmiju (hiperholesterinēmiju un hipertrigliceridēmiju).
Agrīnā stadijā 2. tipa cukura diabēts ne vienmēr izraisa pamanāmus simptomus; gluži pretēji, tas gandrīz vienmēr ir pilnīgi asimptomātisks, līdz rodas pirmās komplikācijas.
Tikai hematoloģiska izmeklēšana var izcelt hronisku hiperglikēmiju, no tās izrietošo kompensējošo hiperinsulinismu un pārmērīgas olbaltumvielu glikācijas stāvokli. Precīzākas analīzes, piemēram, slodzes līkne, apstiprinās diagnozi.
Tomēr hroniska hiperglikēmija var izpausties kā: nogurums, bieža urinēšana, pārmērīgas slāpes, grūtības zaudēt svaru vai otrādi, nemotivēts svara zudums, lēna brūču dzīšana, neskaidra redze.
2. tipa cukura diabēta ārstēšanai jābūt daudznozaru. Viena vai otra aspekta nozīme var atšķirties atkarībā no subjektīvā ietvara. Farmakoloģiskajai lietošanai ir izšķiroša nozīme, lai īsā laikā atjaunotu vispārējo homeostāzi, pat ja pārtika un motoriskā terapija ir vienīgie risinājumi 2. tipa cukura diabēta ārstēšanai, ko nesarežģī aizkuņģa dziedzera funkcijas zudums.
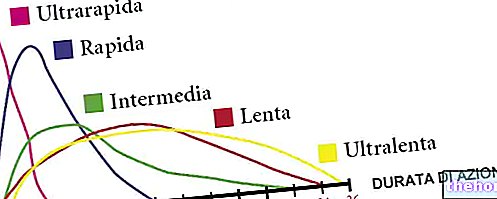
Visizplatītākā stratēģija ir perorālo hipoglikemizējošo līdzekļu lietošana, savukārt insulīna ievadīšana ir ierobežota ar gadījumiem, kad aizkuņģa dziedzeris ir pārstājusi to pienācīgi sintezēt.
Aptaukošanās gadījumā uzturs galvenokārt ir vērsts uz tauku zudumu. Ieteicams to sabalansēt, saglabājot ogļhidrātu daļu normas robežās. Ketozes noteikšana var radīt ievērojamu risku diabēta slimniekiem ar nieru komplikācijām .
Savukārt fiziskajām aktivitātēm papildus svara zaudēšanas atbalstam ir:
- Palielināt jutību pret insulīnu;
- Uzlabot uztura ogļhidrātu pārvaldību.
Acīmredzot, visam būs jāņem vērā visas komplikācijas un kontrindikācijas.
gan akūtā, ti, prakses laikā, gan hroniskā, ti, ilgtermiņā.Starp ieguvumiem, ko sniedz apmācība par 2. tipa cukura diabētu, mēs galvenokārt atzīstam jutīguma pret insulīnu palielināšanos un šūnu glikozes transportēšanas efektivitātes palielināšanos, samazinot cukura līmeni asinīs, insulīnēmiju, trigliceridēmiju un glikozētos proteīnus.
Jutīguma pret insulīnu uzlabošanās un aknu un īpaši muskuļu glikogēna rezervju iztukšošana veicina labāku uztura ogļhidrātu pārvaldību, palīdzot optimizēt svara zudumu - faktors, kas pats par sevi palielina jutību pret insulīnu.
Ieguvumi no jutības pret insulīnu
Insulīna rezistence samazina insulīna mediētās glikozes uzsūkšanos, tāpēc no insulīna atkarīgajos audos par 35-40% salīdzinājumā ar veseliem cilvēkiem.
Visizplatītākie no insulīna atkarīgie audi organismā ir skeleta muskuļi, kas tāpēc pozitīvi korelē ar spēju absorbēt glikozi, bet tauku masai ir apgriezta korelācija.
Akūtos gadījumos motora aktivitāte palielina jutību pret insulīnu 24-72 stundas pēc treniņa pat pacientiem ar 2. tipa cukura diabētu.
Pēc šī laika perioda ir jāpiemēro jauns fizisks stimuls, lai atjaunotu šo izdevīgo stāvokli. Tāpēc, īpaši tiem, kam ir 2. tipa cukura diabēts ,. viņam vajadzētu trenēties vairāk vai mazāk katru otro dienu.
Priekšrocības glikozes transportēšanai
Glikozes vielmaiņas izmantošana muskuļu šķiedru šūnās notiek ļoti īsi, šādi:
- Pāreja no plazmas uz muskuļu audiem: fiziskā apmācība uzlabo muskuļu asinsriti, pateicoties lielākai sirdsdarbībai un perifērai kapilārijai. Laba izsmidzināšana ir izšķiroša, lai apmierinātu vajadzību pēc glikozes, skābekļa utt. muskuļus un ļauj atbrīvoties no atkritumu atliekām. Akūta motora slodze veicina arī kapilāru atvēršanu, kurus parasti neizmanto; hroniskā tas stimulē "turpmāku sazarošanos;
- Glikozes pārvadāšana pa šūnu membrānu: starpšūnu glikozes transportēšana notiek caur glikozes transportētājiem 4 (GLUT-4), kas parasti atrodami intracelulārajā citozolā. Fiziskā apmācība stimulē pēdējo parādīšanos, padarot šūnu spējīgāku uzņemt glikozi;
- Fosforilēšana: enerģiska glikozes izmantošana notiek, pateicoties fermentam, ko sauc heksokināze, kas ievērojami palielina koncentrāciju, ja motora aktivitāte tiek regulāri veikta ilgtermiņā.
Uzmanību! Pastāvīga vielmaiņas aktivācija relatīvās treniņa slodzes dēļ akūtā un tūlītējā treniņā padara muskuļu šūnas daļēji neatkarīgas no insulīna darbības.
Ieguvumi no uztura ogļhidrātu pārvaldības
Motora aktivitāte ļauj organismam labāk pārvaldīt glikēmisko slodzi pēc ēšanas.
Tas ir saistīts ne tikai ar akūtas fāzes vielmaiņas un funkcionālajām izmaiņām, bet arī ar adekvātu aknu un muskuļu glikogēna rezervju iztukšošanos.
Šī izsīkšana palielina šo glikozes audu "alkatību" pat ārpus treniņa.
Fiziskās aktivitātes priekšrocības attiecībā uz citiem riska faktoriem
Fiziskie vingrinājumi ietekmē arī citus nāves un pastāvīgas invaliditātes riska faktorus, kas saistīti ar aterosklerozi un kardiovaskulāriem notikumiem; mēs runājam par: primāro arteriālo hipertensiju, dislipidēmiju, aptaukošanos.
Primārā arteriālā hipertensija, kas sastopama vairāk nekā 60% 2. tipa diabēta slimnieku, ir statistiski viskaitīgākā un bīstamākā saslimstība.
Tie ir normāls asinsspiediens <140/90 mm Hg, robeža starp 140/90 un 160/95 mm Hg un patoloģisks, ja ir augstāks.
Regulāras fiziskās aktivitātes pazemina asinsspiediena līmeni veseliem cilvēkiem ar 2. tipa cukura diabētu, pateicoties uzlabotai sirds un asinsvadu sistēmas efektivitātei.
Ieteicamais treniņu veids ir aerobā pieredze, pat ar ievērojamu intensitāti - apmācītiem priekšmetiem. Svaru lietošana nav kontrindicēta, ja vien nav noteikts Valsalva manevrs vai izņemot lielas intensitātes.
Aerobā fiziskā slodze samazina trigliceridēmiju, arī labākas glikēmijas pārvaldības rezultātā.
Tas arī uzlabo holesterinēmiju, palielinot ABL un procentuāli samazinot ZBL. Kopējais holesterīns ne vienmēr samazinās. Līdz ar to samazinās arī aterosklerozes un koronāro sirds slimību risks.
Fiziskā aktivitāte veicina svara zudumu tikai tad, ja tā ir saistīta ar kontrolētu (hipokalorisku) diētas terapiju. Un otrādi, aptuveni 20-30 minūtes dienā ar mērenu intensitāti tai ir vairāk nekā jebkas cits, kas palielina "preventīvo darbību".
un aptaukošanās. Tas arī uzlabo jutību pret insulīnu, palielina kaloriju patēriņu un optimizē dzīves kvalitāti; tas arī palielina muskuļu spēku, lieso masu un kaulu minerālu blīvumu.Pareizā treniņa slodze ir vismaz 2-3 dienas nedēļā, veicot 8-10 vingrinājumus, kas vērsti uz lielākajām muskuļu grupām, 1-3 komplektiem pa 10-15 atkārtojumiem katrā. "Intensitātei" ir jāpalielinās, un jebkurā gadījumā ne mazāk kā 50% no 1RM.
tie ir atļauti, tomēr ir jāpievērš uzmanība tiem, kas paši par sevi jau ir bīstami vai kuriem hipoglikēmija var izraisīt nopietnas sekas.
Ieteicams izvēlēties galvenokārt aerobās alaktīnskābes fiziskās aktivitātes, neaizmirstot, ka augstas intensitātes sasniegšana korelē ar dažādu funkcionālo un vielmaiņas parametru uzlabošanos (sirds-asinsrites un elpošanas efektivitāte utt.).
Apvienojot arī pretestības treniņus, būs iespējams izmantot priekšrocības, ko zemas intensitātes aerobikas aktivitātes pašas par sevi nesniedz.
Nevajadzētu aizmirst arī elastības, elastības un locītavu mobilitātes aspektu. Šāda veida apmācība ievērojami samazina ievainojumu risku un uzlabo vispārējo dzīves kvalitāti, bet nesniedz labumu no vielmaiņas.
Biežums
Ieteicamo fizisko aktivitāšu biežums svārstās no 3 līdz 5 sesijām nedēļā, izvairoties no neaktivitātes periodiem ilgāk par 2 dienām pēc kārtas - iepriekš izklāstīto iemeslu dēļ.
Ilgums
Katrā treniņā ieteicams veikt ne mazāk kā 20-30 collu un līdz 60 collu aktivitātes, kā arī 5-10 minūtes iesildīties un 5-10 minūtes atdzist-arī elastības, elastības un mobilitātes protokolu dēļ.
Intensitāte
Aerobiskajai aktivitātei sākotnēji jābūt zemai un pēc tam mērenai (40-60% no VO2max vai 50-70% no HR max), kopā 150-200 "nedēļā.
Palielinoties intensitātei (> 60% no VO2max vai> 70% no Fcmax), ir iespējams samazināt apjomu līdz 90 "nedēļā.
Piesardzības pasākumi
Pirms fiziskās aktivitātes programmas uzsākšanas pacientam jāapzinās piesardzības pasākumi, kas jāveic pirms aktivitātes, tās laikā un pēc tās.
Glikēmijas kontrole ir pamatelements, kas jāpārbauda pirms uzsākšanas, bet arī fiziskās aktivitātes laikā (ja darbība ilgst ilgāku laiku) un pēc tās.
Pamatnostādnes patiesībā iesaka izvairīties no darbības, ja glikēmija ir> 250 mg / dl vai ja ir ketonūrija.
Tomēr jāatzīmē, ka "viegla vai mērena intensitāte var būt noderīga", lai pazeminātu akūtu glikēmijas līmeni.
Jāpievērš uzmanība arī motora aktivitātes un zāļu terapijas kombinācijai. Bieži uzlabota vielmaiņas spēja padara ārstēšanu pārmērīgi hipoglikēmisku.
Esiet piesardzīgs, lai uzturētu augstu hidratācijas stāvokli.
Fiziskās aktivitātes vadlīnijas komplikāciju klātbūtnē
Fizisko aktivitāšu protokols subjektiem ar komplikācijām ir jāpielāgo saskaņā ar to pašu; jo īpaši: sirds išēmiskā slimība, diabētiskā nefropātija, retinopātija, maņu-motoriskā neiropātija un autonomā neiropātija.
Sirds išēmiskā slimība
Jāizvairās no fiziskām aktivitātēm, kas rada sāpes pirms sirds vai spēcīgi palielina sirdsdarbības ātrumu, bet ieteicams nodarboties ar fiziskām aktivitātēm ar zemu vai mērenu intensitāti (40% no Vo2max vai 50% no HR max).
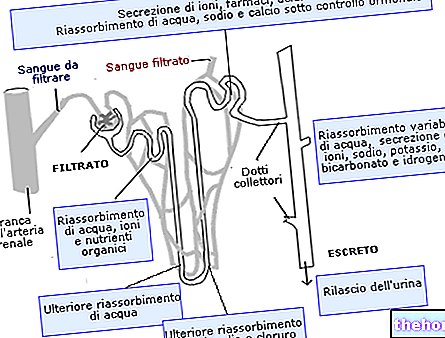
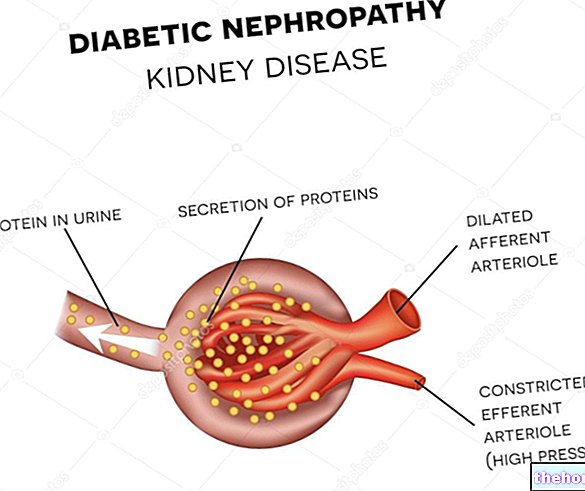
Diabētiskā nefropātija
Ieteicami tikai vidējas intensitātes fiziskie vingrinājumi (pastaigas, peldēšana, riteņbraukšana).
Diabētiskā retinopātija
Jāizvairās no fiziskām aktivitātēm, kas saistītas ar asinsspiediena paaugstināšanos (piemēram, svarcelšana ar lielu intensitāti un kopā ar Valsalva) vai ar fizisku kontaktu (piemēram, kaujas sports), bet ir pieļaujamas fiziskas aktivitātes ar mērenu intensitāti.
Sensora-motoriskā neiropātija
Regulāra alaktacīda aerobikas vingrinājumu veikšana var palēnināt perifērās neiropātijas progresēšanu, taču, lai iespējami traumētu ietekmi uz kājām, ieteicami tikai bezsvara vingrinājumi (stacionārs riteņbraukšana, airēšana, peldēšana).
Autonomā neiropātija
Viegli fiziski vingrinājumi un aerobikas aktivitātes ir atļautas piemērotos temperatūras apstākļos ar pietiekamu mitrināšanu.