Precīzi slimības sākuma cēloņi joprojām nav zināmi, tomēr tiek pieņemts, ka reimatiskās polimialģijas izcelsme ir ģenētisko un vides faktoru kombinācija.
Ar agrīnu diagnostiku ir iespējams izvairīties no komplikāciju briesmām, dažreiz pat ļoti nopietnām. Ārstēšana sastāv no kortikosteroīdu, spēcīgu pretiekaisuma līdzekļu, kam ir nenozīmīgas blakusparādības, lietošanas.

Polymyalgia rheumatica no dažiem viedokļiem atgādina dažādus patoloģiskus apstākļus; kad tas ir sākumstadijā, to var sajaukt ar gripu, progresīvākā stadijā, tomēr tas var atcerēties reimatoīdo artrītu.iekaisuma vieta (locītava reimatoīdā artrīta gadījumā).
REIMATISKĀ POLIMILIJA UN HORTONA ARTERĪTS
Bieži vien tie, kuri cieš no reimatiskās polimialģijas, vienlaikus cieš arī no Hortona arterīta. Pēdējais ir vidēja un liela kalibra artēriju iekaisums, īpaši tās, kas šķērso galvas laika zonu (pie tempļiem).
Hortona arterīts ir ārstējams patoloģisks stāvoklis, bet, salīdzinot ar reimatisko polimialģiju, tas var attīstīt daudz nopietnākas komplikācijas (īpaši, ja diagnoze vai ārstēšana ir novēlota).
EPIDEMIOLOĢIJA
Katru gadu viens cilvēks no 1200 saslimst ar reimatisko polimialģiju. Bojātie bieži ir vecāka gadagājuma (65-70 gadus veci) sieviešu dzimuma pārstāvji (sievietes ir divreiz vairāk skartas nekā vīrieši).
Turklāt indivīdi no Ziemeļeiropas, jo īpaši Skandināvijas, ir īpaši pakļauti šīs slimības izpausmēm.
Hortona arterīts un reimatiskā polimialģija: epidemioloģija
Izņemot saslimstību, citas tikko aprakstītās epidemioloģiskās pazīmes attiecas arī uz Hortona arterītu. Tas apstiprina abu patoloģisko stāvokļu līdzību.
Saskaņā ar dažiem statistikas datiem aptuveni 15-30% cilvēku ar reimatisko polimialģiju cieš arī no Hortona arterīta, savukārt aptuveni pusei no tiem, kuriem ir Hortona arterīts, ir (vai ir bijis agrāk) ar reimatisko polimialģiju.
RISKA FAKTORI
Kā paredzēts, ir daži nosacījumi, kas veicina reimatiskās polimialģijas parādīšanos. Tie ir:
- Vecums. Visvairāk tiek skarti cilvēki vecumā no 65 līdz 70 gadiem. Tas var notikt, bet reti, kad cilvēki vecumā no 50 līdz 55 gadiem saslimst.
- Sieviešu dzimums. Sievietēm reimatiskā polimialģija ir divreiz biežāka nekā vīriešiem.
- Skandināvu izcelsme. Biežāk saslimst ar reimatisko polimialģiju indivīdiem no Ziemeļeiropas, jo īpaši no Zviedrijas, Somijas un Norvēģijas. Tomēr iemesli tam vēl nav izprasti.
Tā izraisīto simptomu dēļ polymyalgia rheumatica atgādina parasto gripu; tomēr atšķirībā no pēdējās tās spontāni neizzūd bez ārstēšanas.
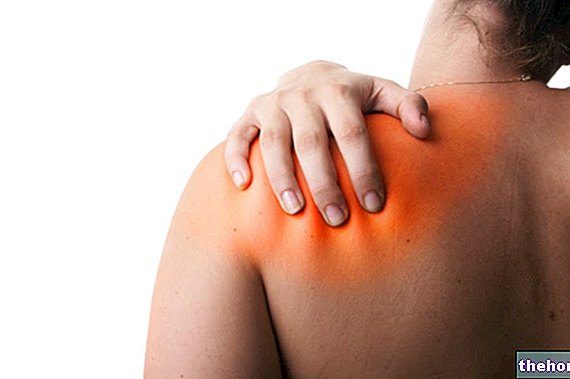
Simptomi un pazīmes ir atšķirīgas, taču tie visi ietver iekaisuma procesu, kas sākas kakla, plecu un gurnu muskuļos.
Muskuļu sāpes (mialģija) ir galvenā patoloģiskā izpausme: vispirms tās parādās tikai vienā ķermeņa pusē, pēc tam abās pusēs.
Papildus mialģijai pacientam parasti ir:
- Mialģijas skarto zonu stīvums un sāpīgums, tādēļ: pleci, kakls, gurni un ekstremitātes.
- Muskuļu ierobežota mobilitāte locītavu tuvumā
- Sāp ceļgali un plaukstas
- Vidēji augsts drudzis (37-38 °)
- Noguruma sajūta
- Slikta pašsajūta
- Apetītes zudums
- Neizskaidrojams ķermeņa svara samazinājums
- Depresija
Muskuļu sāpes (MIALGIA)
Kā minēts, muskuļu sāpes ir galvenais simptoms, kas raksturo polymyalgia rheumatica; sākumā tas rodas noteiktos ķermeņa punktos: kaklā, plecos un gurnos, vēlāk tam ir tendence iesaistīt ekstremitātes (gan augšējo, gan apakšējo) un muskuļus blakus locītavām (jo īpaši ceļgaliem un plaukstas locītavām).

Attēls: sarkanās zonas izceļ anatomiskās zonas, kur jūtamas sāpes un muskuļu stīvums.. No vietnes: http://pdg.molig.com
Ja pacients netiek ārstēts, viņš sūdzas par sāpēm, kad viņam jāveic visparastākās ikdienas darbības, piemēram, jāizkāpj no gultas vai krēsla, jāiekāpj automašīnā vai jāizkāpj no tās, jāģērbjas, jāķemmē mati utt.
TAISNĪBAS JUTS €
Tajās pašās ķermeņa zonās, kuras skārusi mialģija, pacients izjūt arī muskuļu stīvuma sajūtu. Šī ir otrā nozīmīgā reimatiskās polimialģijas pazīme.
Šī stingrība galvenokārt tiek uztverta pirmajās stundās pēc pamošanās; laika gaitā (ja nav atbilstošas ārstēšanas) tam ir tendence izplatīties uz citām ķermeņa daļām.
DEPRESIJA
Var brīnīties, kāpēc pacients ar reimatisko polimialģiju dažreiz cieš arī no depresijas. Iemesls ir vienkāršs: dažu dienu laikā slimniekiem ir grūti veikt pat visvienkāršākās ikdienas darbības. Šim faktam, īpaši gados vecākiem cilvēkiem ar citām slimībām, var būt nopietnas psiholoģiskas sekas.
KAD REDZĒT ĀRSTU?
Sākumā reimatiskā polimialģija atgādina parasto gripu un to var sajaukt. Tomēr pēc dažām dienām simptomi, nevis uzlabojas, krasi pasliktinās: tas ir signāls, ka jums ir jāsazinās ar ārstu, lai veiktu rūpīgu pārbaudi.
Kopumā nevajadzētu aizmirst šādas izpausmes:
- Jaunu muskuļu sāpju parādīšanās
- Stīvuma parādīšanās vietās, kur sāpes jau bija jūtamas
- Grūtības veikt visvienkāršākās ikdienas darbības
- Ierobežota locītavu kustīgums
KOMPLEKCIJAS
Reimatiskās polimialģijas komplikācijas rodas sakarā ar to, ka pacients nevērīgi izturas pret simptomiem.
Tas noved pie mazāk nopietniem gadījumiem veselības stāvokļa pasliktināšanās un motora traucējumu pakāpes, savukārt visnelaimīgākajās situācijās var parādīties Hortona arterīts. Vēl nav skaidrs, kā pēdējais attīstās no reimatiskās polimialģijas. Tomēr tas notiek ievērojamā pacientu skaitā.
Kā atpazīt "Hortona arterītu?"
Hortona arterīts var izraisīt nopietnas sekas, piemēram, pilnīgu aklumu.Tāpēc ir svarīgi laikus atpazīt galvenos simptomus: pastāvīgas galvassāpes (īpaši tempļos), pēkšņs redzes zudums, dubultā redze un sāpes žoklī vai kaklā.
Ar agrīnu diagnostiku un ātru terapeitisku iejaukšanos Hortona arterītu var izārstēt, izvairoties no iepriekšminēto komplikāciju briesmām.
Ja ir aizdomas par polymyalgia rheumatica, eritrocītu sedimentācijas tests, kas tiek veikts ar pacienta asinīm, var sniegt būtisku informāciju.Tas ir balstīts uz novērtējumu par ātrumu, kādā sarkanās asins šūnas nogulsnējas caurules apakšā, kurā tās atrodas. Jo ātrāk šī kustība (paaugstināts ESR), jo lielāka iespēja, ka turpinās "iekaisums".
Vēl viens asins parametrs, ko var noteikt iekaisuma laikā, ir augsta konkrēta proteīna, ko ražo aknas, klātbūtne, kas pazīstama kā C reaktīvais proteīns.
Abi testi, gan sedimentācijas, gan C-reaktīvā proteīna testi, ir ātri un neinvazīvi.
Asins analīzes arī novērtē:
- Infekcijas izraisītāju, piemēram, vīrusu vai baktēriju, klātbūtne
- Nieru darbība (kreatinīna līmenis)
- Vairogdziedzera funkcija (vairogdziedzera hormonu daudzums)
INSTRUMENTĀLIE TESTI
Instrumentālie testi ir īpaši noderīgi, jo tie sniedz padziļinātus iekšējo audu (muskuļu, locītavu, kaulu u.c.) attēlus un precizē precīzu mialģijas cēloni (ja rodas šaubas). Patiesībā, ja ir iekaisums, tas tiek atzīts, kā arī iespējamais cits cēlonis, kas izraisa sāpīgas sajūtas.
Instrumentālā diagnostika sastāv no: kodolmagnētiskās rezonanses (MRI) un ultraskaņas.
Kodolmagnētiskās rezonanses attēlveidošana nodrošina indivīda kaulu un locītavu struktūru attēlus. Palīdz atšķirt reimatoīdo artrītu, kas uzbrūk locītavām, no reimatiskās polimialģijas, kurā iesaistīti muskuļi.
Savukārt ultraskaņa parāda muskuļu un mīksto audu veselību kopumā.
Abos gadījumos pacients nav pakļauts kaitīgam starojumam.
HORTONA ARTERĪTA DIAGNOZE
Ja Hortona arterītu pievieno reimatiskai polimialģijai, tā ir jānosaka pēc iespējas ātrāk, lai izvairītos no nepatīkamām sekām.
Šādos gadījumos papildus simptomu atpazīšanai un asins analīzēm (tāpat kā reimatiskai polimialģijai) būtiska ir ultraskaņas Doplera un PET (pozitronu emisijas tomogrāfija).
PAMATKRITĒRIJI PAREIZAI DIAGNOZEI
Rezumējot, lai nesajauktu reimatisko polimialģiju ar citu patoloģiju (piemēram, reimatoīdo artrītu vai gripu), ir svarīgi atcerēties šādus diagnostikas kritērijus:
- Vecāki par 55 gadiem
- Sāpju sajūta plecos un / vai gurnos
- Muskuļu stīvuma sajūta, īpaši no rīta pēc pamošanās
- Pastāvīgi simptomi, kas divu nedēļu laikā neliecina par uzlabošanos
- Asins analīzes, kas parāda iekšēju iekaisuma stāvokli
- Ātra simptomu uzlabošanās, uzsākot terapiju, kuras pamatā ir kortikosteroīdi (sk. Nodaļu par terapiju).
Citas esošās farmakoloģiskās ārstēšanas metodes, nevis alternatīvas kortikosteroīdiem, ir zāles, kuras jālieto kombinācijā.
No terapeitiskā viedokļa būtiska loma ir sabalansētam uzturam, vitamīnu piedevām un regulārām fiziskām aktivitātēm (atbilstoši pacienta vecumam).
Dziedēšanas laiks pat pēc agrīnas diagnostikas un rūpīgas aprūpes ir ļoti ilgs: no viena līdz diviem gadiem.
Kortikosteroīdi
Kortikosteroīdu terapijas blakusparādības:
- Osteoporoze
- Hipertensija (augsts asinsspiediens)
- Muskuļu vājums
- Glaukoma
- Katarakta
- Svara pieaugums
- Diabēts (paaugstināts glikozes līmenis asinīs)
- Jutīga āda un viegli sasitumi
- Imūnsistēmas pavājināšanās
Personām ar reimatisku polimialģiju pirmās izvēles kortikosteroīds ir prednizolons.
Labvēlīgā ietekme ir tūlītēja, bet ārstēšana jāturpina, līdz ārsts uzskata, ka iekaisums ir izsmelts.
Zāles lieto iekšķīgi un katru dienu. Sākumā devas ir lielas, bet pēc dažām nedēļām tās var samazināt līdz minimālajam daudzumam, kas spēj kontrolēt iekaisuma stāvokli.
Vienīgā reālā problēma, kas saistīta ar prednizolonu (un visiem kortikosteroīdiem), ir blakusparādības: tās ir daudzas un, ja netiek rūpīgi kontrolētas, var kļūt ļoti bīstamas.
APSTIPRINĀMĀS APSTĀKLES
Ārsts var izrakstīt dažas zāles kombinācijā ar kortikosteroīdiem, lai samazinātu pēdējo devu un mazinātu blakusparādības.
- Metotreksāts (vai metotreksāts). Tas samazina imūnsistēmas darbību (imūnsupresīva darbība), līdz ar to mazina iekaisuma stāvokli un ļauj ierobežot kortikosteroīdu devas.
- Anti-TNF. TNF ir molekula ar centrālo lomu iekaisumā. Anti-TNF darbojas pret TNF, samazinot iekaisuma stāvokli.
DAŽI PADOMI SEKOT
Šeit ir daži noderīgi medicīniskie padomi, kas jāievēro, ja vēlaties ierobežot kortikosteroīdu blakusparādības.
Pirmkārt, ir labi koriģēt uzturu, lai neveicinātu asinsspiediena un cukura (glikozes līmeņa asinīs) paaugstināšanos. Tāpēc jāizvairās no pievienotā galda sāls un jāierobežo trekna pārtika, saldumi, cukuri un alkoholu, par labu augļiem, dārzeņiem, veseliem graudiem, liesu gaļu un zivīm.
Otrkārt, ieteicams lietot kalcija un D vitamīna piedevas pret osteoporozi.
Sīkākai informācijai: Diēta reimatiskai polimialģijai
Visbeidzot, ja vecums to atļauj, ir svarīgi palikt aktīvam, jo fiziskie vingrinājumi (pat mēreni) pieļauj kaulu apriti, muskuļu tonusa saglabāšanu un ķermeņa svara stabilitāti.

-cause-sintomi-e-cura.jpg)