Vispārība
Dermatomiozīts ir idiopātiska iekaisuma slimība, kas ietekmē muskuļus un ādu, izraisot muskuļu deficītu (vājumu, sāpes un atrofiju) un dažas tipiskas ādas pazīmes (izsitumus un sklerodermiju).

Attēls: Ādas pazīmes, kas saistītas ar dermatomiozītu. No vietnes: twicsy.com
Uzlabotā stadijā dermatomiozīts var ietekmēt arī iekšējos orgānus (barības vadu, plaušas un sirdi), un tam var būt nopietnas sekas (apgrūtināta rīšana, elpošanas problēmas un sirds mazspēja).
Pašlaik dermatomiozīta cēloņi nav zināmi, bet "tiek izvirzīta hipotēze par imunoloģisku izcelsmi".
Diagnozes pamatā ir rūpīga fiziskā pārbaude, kam seko vairāki laboratorijas un instrumentālie testi.
Pašlaik pieejamās ārstēšanas metodes var tikai mazināt simptomus un palēnināt dermatomiozīta progresēšanu.
Kas ir dermatomiozīts?
Dermatomiozīts ir hroniska saistaudu iekaisuma slimība, kurai raksturīgi ādas (izsitumi un sklerodermija) un muskuļu (vājums, sāpes un atrofija) traucējumi. Nav pārsteidzoši, ka nosaukums dermatomiozīts cēlies no "terminu" dermato "savienības, kas attiecas uz ādu, un" miozīts ", kas attiecas uz" muskuļu iekaisumu ".
Ja dermatomiozīts papildus brīvprātīgajiem skeleta muskuļiem skar arī svītrainos sirds muskuļus un gremošanas, asinsrites un elpošanas sistēmas gludos muskuļus, tas var nopietni apdraudēt skarto cilvēku dzīvību.
KAS IR MIOZĪTS?
Miozīts ir medicīnisks termins, ko izmanto, lai norādītu uz konkrētu patoloģisku stāvokli, kam raksturīgs "ķermeņa muskuļu iekaisums.
Kad cilvēks cieš no miozīta, muskuļu šķiedras, kas veido viņa muskuļus, pasliktinās.
Atkarībā no cēloņiem miozītu var iedalīt:
- Idiopātisks iekaisuma miozīts (N.B. medicīnā termins idiopātisks nozīmē "bez nosakāmiem cēloņiem")
- Infekciozais miozīts
- Miozīts, kas saistīts ar citām patoloģijām
- Miozīts pārkaulojas
- Zāļu izraisīts miozīts
EPIDEMIOLOĢIJA
Saskaņā ar ASV statistikas pētījumiem dermatomiozīta biežums ir 5-6 gadījumi uz miljonu cilvēku. Tāpēc tā ir reta slimība.
Tas var skart gan pieaugušos, gan bērnus: pieaugušā vecumā tas parasti parādās aptuveni 40-50 gadu vecumā, savukārt bērnībā / pusaudža vecumā tas parasti notiek no 5 līdz 15 gadiem.
Joprojām neskaidra iemesla dēļ sievietes dermatomiozītu saslimst ievērojami vairāk nekā vīrieši.
Cēloņi
Precīzi dermatomiozīta izcelsmes cēloņi pašlaik nav zināmi.
Daži pētnieki ir mēģinājuši izskaidrot šo slimību kā vīrusu (Epšteina-Bāra vīruss) vai baktēriju (Hlamīdiju pneimonija Un Chlamydia psittaci). Citi zinātnieki izvirza hipotēzi, ka dermatomiozīts ir dažu autoimūnu slimību, piemēram, Sjögrena sindroma, sistēmiskās sarkanās vilkēdes, reimatoīdā artrīta vai autoimūna vaskulīta, patoloģiska izpausme (tātad simptoms) (NB! Autoimūnās slimības ir īpaši apstākļi, kuros cilvēka imūnsistēma) , tā vietā, lai aizstāvētu pēdējo no draudiem, kas nāk no ārpuses, vēršas pret viņu, uzbrūkot viņa orgāniem).
Tieši tāpēc, ka cēloņi nav zināmi, ārsti uzskata, ka dermatomiozīts ir idiopātisks iekaisuma miozīts.
Simptomi un komplikācijas
Progresējoša muskuļu šķiedru pasliktināšanās, kas rodas dermatomiozīta rezultātā, ir iemesls:
- Mialģija. Tās ir sāpes muskuļos to kontrakcijas brīdī.
- Muskuļu astēnija. Sinonīms muskuļu vājumam, tas notiek galvenokārt proksimālajā brīvprātīgajā muskulatūrā (ietekmē muskuļus, kas atzarojas tieši no stumbra). Tāpēc visvairāk skartās vietas ir kakls, pleci, gurni un augšstilbi.
-
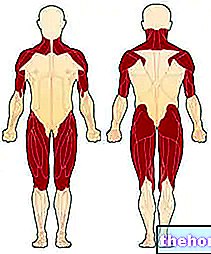
Attēls: pirmie muskuļi, kurus skāris dermatomiozīts. No vietnes: http://mda.org
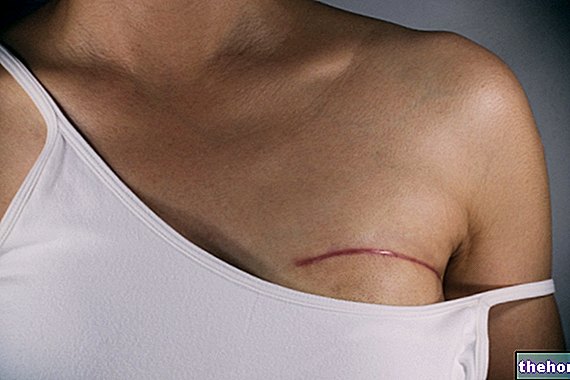
Attēls: apsārtumu, kas pavada dermatomiozītu, raksturo vienveidīgas sarkanvioletas plāksnes. Skriešanās parasti sākas uz plakstiņiem un pēc tam simetriski stiepjas uz seju, rokām, apakšdelmiem un apakšējām ekstremitātēm. No vietnes: huidarts.com Muskuļu atrofija. Tas ir muskuļu masas (vai tonusa) samazinājums. Atrofiska muskulatūra ir mazāk spējīga un mazāk spēcīga. Sākotnēji muskuļu atrofija ietekmē stumbram vistuvāk esošos muskuļus (tos pašus, kurus skārusi astēnija); tikai vēlāk tas ietver distālo un iekšējo orgānu muskulatūru.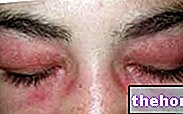
- Muskuļu sāpīgums
Kas attiecas uz ādas izpausmēm, tipiski dermatomiozīta izsitumi ietver sarkani violetu plankumu parādīšanos plakstiņos, krūtīs, sejā, mugurā, rokās un / vai locītavās (jo īpaši ceļos un plecos).
Otra raksturīgā dermatomiozīta pazīme, proti, sklerodermija, parasti skar rokas un kājas, bet var skart arī iekšējos orgānus, piemēram, nieres, sirdi, barības vadu, zarnas un plaušas. Sklerodermija burtiski nozīmē "cieta āda"; patiesībā šo slimību raksturo patoloģiska ādas sabiezēšana, ko izraisa pārmērīga kolagēna sintēze un nogulsnēšanās.
KAD REDZĒT ĀRSTU?
Muskuļu sāpju rašanās bez iemesla un vienlaikus sarkani violeti plankumi uz ādas liek attiecīgajai personai nekavējoties sazināties ar ārstu, lai noskaidrotu situāciju.
KOMPLEKCIJAS
Ja muskuļu pasliktināšanās un sklerodermija ietekmē iekšējos orgānus (barības vadu, plaušas, sirdi utt.), Pacients ar dermatomiozītu ir dzīvībai bīstams, jo viņš ir pakļauts:
- Apgrūtināta rīšana (disfāgija), kam seko uztura problēmas un tā sauktā pneimonija ab ingestis. Visas šīs grūtības rodas, "mainot gremošanas sistēmas gludos muskuļus (īpaši pirmās sadaļas). No tā izrietošās uztura problēmas izraisa pēkšņu ķermeņa masas samazināšanos un nopietna nepietiekama uztura stāvokļa sākšanos.
N.B .: pneimonija ab ingestis tas ir plaušu iekaisums, ko izraisa pārtikas, siekalu vai deguna izdalījumu iekļūšana bronhu kokā.Tā raksturīgie simptomi ir: klepus, drudzis, galvassāpes, aizdusa un vispārējs savārgums. - Elpošanas problēmas. Ja ir iesaistīti starpribu muskuļi, kas ļauj elpot, un ja sklerodermija ietekmē elpošanas ceļus, cilvēki ar dermatomiozītu elpo ar milzīgām grūtībām.
- Sirds problēmas. Sirds muskuļa (ti, miokarda) iekaisuma dēļ tie var sastāvēt no dažāda veida aritmijas un sirds mazspējas.
Turklāt īpaši jauniem pacientiem var rasties neparasta kalcija uzkrāšanās ādā un muskuļos (kalcinoze).
SAISTĪTĀS SLIMĪBAS
Dermatomiozīts var būt saistīts ar citām slimībām. Papildus iepriekš minētajām autoimūnām slimībām šo patoloģiju var kombinēt ar:
- Reino fenomens. Tas ir pārmērīgs perifēro asinsvadu spazmas, kas izraisa asins plūsmas samazināšanos iesaistītajos reģionos.
Reakciju var izraisīt auksts un / vai ļoti intensīvs emocionāls stress. Visvairāk skartās ķermeņa zonas ir pirksti un kāju pirksti, deguna gals, ausu ļipiņas, mēle un kopumā visas tās ķermeņa daļas, kuras šķērso mazi trauki un kuras ir ļoti jutīgas pret temperatūras svārstībām.
Tipiski Raynaud fenomena simptomi ir: sāpes, dedzināšana, nejutīgums un tirpšana. - Plaušu intersticiāla slimība. Tā ir plaušu alveolu gļotādas audu vai dobumu, kuros notiek gāzu apmaiņa, izmaiņas. Visattīstītākajos posmos intersticiāla slimība izraisa plaušu fibrozi.
- Audzēji dažādos ķermeņa orgānos. Pieaugušajiem (īpaši vecāka gadagājuma) dermatomiozīts, šķiet, veicina audzēju rašanos dzemdes kaklā, plaušās, aizkuņģa dziedzerī, krūtīs, olnīcās un kuņģa -zarnu traktā.
Diagnoze
Ārsti izmanto fizisku pārbaudi un dažus laboratorijas un instrumentālos testus, lai noteiktu, vai noteiktas pazīmes un simptomi ir attiecināmi uz dermatomiozītu.
Starp dažādiem miozīta veidiem dermatomiozīts, iespējams, ir vienkāršākais veids, kā diagnosticēt, jo tas apvieno muskuļu sāpes (kas ir raksturīgas daudzām citām slimībām) ar ļoti detalizētām pazīmēm uz ādas.
MĒRĶIS PĀRBAUDE
Fiziskās pārbaudes laikā ārsts lūdz pacientu aprakstīt izjustos simptomus un precīzu sāpju lokalizāciju. Pēc tam viņš nododas ādas pazīmju (izsitumu) novērošanai un sāpīgu muskuļu palpēšanai (NB: dermatomiozīta un miozīta gadījumā muskuļi bieži ir mīksti un it kā tajos būtu granulas). Analīzes pacienta klīnisko vēsturi, pētot iespējamo pašreizējo un iepriekšējo slimību klātbūtni.
LABORATORIJAS eksāmeni
Laboratorijas testi sastāv no:
- Kreatīnkināzes, aldolāzes, autoantivielu un audzēja antigēnu līmeņa noteikšana asinīs. To deva nelielā asins paraugā ir ļoti noderīga diagnostikas nolūkos, jo indivīdam ar dermatomiozītu tie ir virs normas. Piemēram, kreatīnkināzes līmenis ir ļoti augsts, pat 50 reizes lielāks nekā parasti (N.B .: paaugstināts kreatīnkināzes līmenis norāda uz muskuļu bojājumiem).
- Ādas biopsija. Tas sastāv no neliela ādas šūnu parauga no izvirduma skartās vietas savākšanas un turpmākas analīzes laboratorijā.
Šis tests ir viena no visuzticamākajām metodēm dermatomiozīta diagnosticēšanai un patoloģiju ar līdzīgiem simptomiem izslēgšanai. - Muskuļu biopsija. Tas sastāv no neliela sāpīgo zonu muskuļu šūnu parauga savākšanas un turpmākas analīzes laboratorijā.
Lai gan tas ir noderīgi muskuļu bojājumu vai infekciju noteikšanai, tas ir mazāk ticams nekā ādas biopsija.
INSTRUMENTĀLĀS PĀRBAUDES
Iespējamie instrumentālie testi ir:
- Elektromiogrāfija. To izmanto, lai izmērītu muskuļu elektrisko aktivitāti.Tas vispār nav invazīvs.
- Kodolmagnētiskā rezonanse (NMR). Veidojot magnētiskos laukus, MRI nodrošina "detalizētu muskuļu attēlu. Tas nav invazīvs eksāmens."
- Krūškurvja rentgenogrāfija. To izmanto, lai novērtētu plaušu veselību. Tas ir svarīgi, ja ir aizdomas par plaušu iesaistīšanos.To uzskata par invazīvu testu, jo tas pakļauj pacientu minimālai jonizējošā starojuma devai.
Ārstēšana
Pašlaik joprojām nav īpašas zāles dermatomiozīta ārstēšanai.
Pacientiem pieejamās pašreizējās ārstēšanas metodes var tikai uzlabot simptomātisko ainu (ieskaitot komplikācijas) un palēnināt slimības progresēšanu.
Starp dažādām ārstēšanas metodēm galvenā loma ir kortikosteroīdiem un imūnsupresīvām zālēm, kā arī rehabilitācijas procedūrām un operācijām.
Saskaņā ar dažiem zinātniskiem pētījumiem, jo ātrāk sākas simptomātiska terapija, jo lielākas būs pacienta priekšrocības.
FARMAKOLOĢISKĀ TERAPIJA
Kā paredzēts, dermatomiozīta gadījumā visbiežāk lietotās zāles ir kortikosteroīdi un imūnsupresanti.
Pirmie ir spēcīgi pretiekaisuma līdzekļi, bet otrie ir atbildīgi par imūnsistēmas pazemināšanu. Abas tiek ievadītas ar galīgo mērķi samazināt iekaisumu un autoimūno reakciju (NB! Kortikosteroīdi ir noderīgi arī muskuļu spēka uzturēšanai un "izvairīšanās" pasliktināto muskuļu atrofija).
Ja iepriekš minētās zāles izrādās neefektīvas, ārsti var izmantot trešo iespēju, ko pārstāv intravenozi ievadītie imūnglobulīni. Šīs zāles, tāpat kā iepriekšējās zāles, samazina autoimūno reakciju, bet ir daudz dārgākas.
Kādas ir kortikosteroīdu un imūnsupresantu blakusparādības?
Lietojot ilgstoši un / vai lielās devās, kortikosteroīdi var izraisīt nopietnas blakusparādības, piemēram, diabētu, osteoporozi, hipertensiju, svara pieaugumu, kataraktu utt.
Savukārt imūnsupresanti padara priekšmetu, kurš tos lieto, trauslāku un vairāk pakļautu infekcijām.
- Prednizolons
- Metilprednizolons
- Aktuāli
- Sistēmisks
- Metotreksāts
- Azatioprīns
- Rituksimabs
- Ciklofosfamīds
- Mikofenolāta mofetils
- Ciklosporīns
- Takrolīms
- Infliksimabs
- Sistēmisks
- Intravenozi
REHABILITĀCIJAS TERAPIJA
Atkarībā no simptomu nopietnības pacientiem ar dermatomiozītu var būt jāveic:
- Fizioterapija. Pateicoties pieredzējuša fizioterapeita palīdzībai, pacients var saglabāt mērenu muskuļu tonusu, pat neskatoties uz pakāpenisku muskuļu pasliktināšanos. Ir būtiski, lai pacienti iemācītos veikt motoriskos vingrinājumus pilnīgā autonomijā, tādā veidā, lai lai varētu tos spēlēt mājās, brīvajā laikā.
- Runas terapija. Tas ir indicēts pacientiem ar rīšanas problēmām, jo tas palīdz samazināt tā smagumu.
- Atbilstoša diēta. Tiem, kam ir problēmas ar ēšanu, ir labi, ka viņi zina, kādus pārtikas produktus ēst, lai pareizi uztura. Tāpēc dietologs parūpēsies par pacienta vecumam un vajadzībām atbilstošas diētas sagatavošanu.
ĶIRURĢIJA
Vienīgā ķirurģiskā ārstēšana, ko var izmantot dermatomiozīta gadījumā, ir noņemt kalcija nogulsnes ādā un muskuļos (kalcinoze).
DAŽI PADOMI
Dermatomiozīts vājina ādu, īpaši izsitumu skartās vietas.
Tāpēc ārsti iesaka nepakļauties pārāk daudz saules iedarbībai vai to darīt tikai pēc nepieciešamo piesardzības pasākumu veikšanas (sauļošanās līdzeklis, piemērots apģērbs utt.), Jo ultravioletie stari var vēl vairāk pasliktināt situāciju.
Turklāt tā ir laba ideja:
- Lai iegūtu informāciju par dermatomiozītu un iespējamām saistītām patoloģijām, sazinieties ar ārstējošo ārstu.
- Esiet aktīvs tā, lai tonizētu ķermeņa muskuļus.
- Īpaša noguruma gadījumā atpūtieties un ļaujiet ķermenim atgūt spēkus.
- Ja Jums ir kādas pazīmes vai simptomi, kādus iepriekš neesat pieredzējis, nekavējoties sazinieties ar savu ārstu.
- Ja slimības dēļ esat nomākts, paļaujieties uz draugiem un ģimeni. Patiesībā sevis noslēgšana nepalīdz terapijai.
Prognoze
Savulaik, kad pašreizējās ārstēšanas metodes vēl nebija, prognoze bija negatīva, un 5 gadu izdzīvošanas rādītājs no simptomu parādīšanās bija ļoti zems.
Tomēr šodien, pateicoties medicīnas sasniegumiem, prognoze ir ievērojami uzlabojusies, un izdzīvošanas rādītāji 5 un 10 gadu laikā pēc dermatomiozīta sākuma ir attiecīgi 70% un 57%.