Kas ir angioneirotiskā tūska?
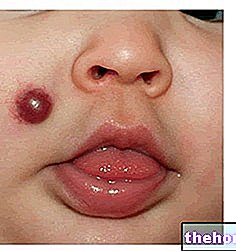
Angioneirotiskā tūska ir iekaisuma reakcija uz ādu, kas līdzīga nātrenei, kurai raksturīga pēkšņa ādas, gļotādas un submukozālo audu pietūkuma vietas parādīšanās. Angioneirotiskās tūskas simptomi var skart jebkuru ķermeņa daļu, bet visbiežāk tās ir acis, lūpas, mēle, kakls, dzimumorgāni, rokas un kājas.

Vairumā gadījumu reakcija ir nekaitīga un neatstāj paliekošas pēdas pat bez ārstēšanas. Vienīgais apdraudējums ir rīkles vai mēles iespējamā iesaistīšanās, jo to stiprais pietūkums var izraisīt strauju rīkles aizsprostojumu, aizdusu un samaņas zudumu.
Atšķirība no "Nātrene
Angioneirotiskā tūska un nātrene ir viena un tā paša patoloģiskā procesa rezultāts, tāpēc tie ir līdzīgi vairākos aspektos:
- Bieži vien abas klīniskās izpausmes pastāv līdzās un pārklājas: nātreni 40–85% gadījumu pavada angioneirotiskā tūska, savukārt angioneirotiskā tūska bez nātrenes var rasties tikai 10% gadījumu.
- Nātrene ir mazāk smaga, skar tikai virspusējos ādas slāņus, savukārt angioneirotiskā tūska ietver dziļos zemādas audus.
- Nātreni raksturo īslaicīga eritematozas un niezošas reakcijas parādīšanās precīzi noteiktos dermas apgabalos (vairāk vai mazāk sarkanu un paceltu sēklu parādīšanās). No otras puses, angioneirotiskā tūska āda saglabā normālu izskatu, paliek bez sēnītēm, turklāt tā var notikt bez niezes.
Galvenās atšķirības starp nātreni un angioneirotisko tūsku ir parādītas tabulā:
Cēloņi
Atkarībā no izcelsmes cēloņiem angioneirotisko tūsku var iedalīt dažādās formās: akūta alerģiska, zāļu izraisīta (nealerģiska), idiopātiska, iedzimta un iegūta.
Alerģiska angioedēma
Tūsku izraisa akūta alerģiska reakcija, kas gandrīz vienmēr ir saistīta ar nātreni, kas rodas 1-2 stundu laikā pēc saskares ar alergēnu. Dažreiz to pavada anafilakse.
Reakcijas ir pašierobežojošas un izzūd 1-3 dienu laikā, bet var atkārtoties, ja tās atkārtoti iedarbojas vai mijiedarbojas ar krusteniski reaģējošām vielām.
- Pārtikas alerģija, īpaši riekstiem, vēžveidīgajiem, pienam un olām; pārtikas norīšana, kas satur īpašas piedevas, piemēram, tartrazīna dzelteno vai nātrija glutamātu
- Daži narkotiku veidi, piemēram, penicilīns, aspirīns, nesteroīdie pretiekaisuma līdzekļi (NPL), sulfonamīdi un vakcīnas;
- Kontrastviela (attēlveidošanas paņēmieni);
- Kukaiņu kodumi, jo īpaši, lapsenes un bišu dzēlieni; čūsku vai medūzu dzēlieni;
- Dabīgā kaučuka latekss, piemēram, cimdi, katetri, baloni un kontracepcijas līdzekļi.
Nealerģiska zāļu izraisīta reakcija
Dažas zāles var izraisīt angioneirotisko tūsku kā blakusparādību. Slimības sākums var notikt dienas vai mēnešus pēc pirmās zāļu lietošanas, kaskādes dēļ, kas izraisa kinīna-kallikreīna sistēmas aktivizāciju, arahidonskābes metabolismu un slāpekļa oksīda veidošanos.
- Angiotenzīnu konvertējošā enzīma inhibitori (AKE inhibitori), ko lieto hipertensijas ārstēšanai, parasti ir galvenais angioneirotiskās tūskas cēlonis. Apmēram viena no četrām zāļu izraisītajām formām rodas pirmajā AKE inhibitoru lietošanas mēnesī. Pārējie gadījumi attīstās daudzus mēnešus vai pat gadus pēc ārstēšanas uzsākšanas.
- Bupropions;
- Vakcīnas;
- Selektīvie serotonīna atpakaļsaistes inhibitori (SSAI);
- Selektīvie COX-2 inhibitori;
- Nesteroīdie pretiekaisuma līdzekļi (NPL), piemēram, ibuprofēns;
- Angiotenzīna II receptoru antagonisti (ARB);
- Statīni;
- Protonu sūkņa inhibitori (PPI).
Idiopātiska angioedēma
Dažos gadījumos nav zināms angioneirotiskās tūskas cēlonis, lai gan daži faktori var izraisīt simptomus. Dažiem cilvēkiem, ja stāvoklis atkārtojas gadiem ilgi bez acīmredzama iemesla, var būt pamatā autoimūns process.
- Vairumā gadījumu angioneirotiskās tūskas cēlonis nav zināms;
- Daži īpaši stimuli var izraisīt idiopātisku angioneirotisko tūsku, piemēram: stress, infekcijas, alkohols, kofeīns, pikants ēdiens, ekstremāla temperatūra (piemēram: karsta vanna vai duša) un stingru apģērbu valkāšana. Izvairīšanās no šiem izraisītājiem, kad vien iespējams, var uzlabot simptomus;
- Jaunākie pētījumi liecina, ka 30–50% idiopātiskās angioneirotiskās tūskas gadījumu var būt saistīti ar dažiem autoimūnu traucējumu veidiem, ieskaitot sistēmisko sarkano vilkēdi.
Iedzimta angioneirotiskā tūska
Autosomāli dominējošā iedzimta slimība. Iedzimtu angioneirotisko tūsku raksturo zems serīna proteāzes inhibitora (C1 inhibitors vai C1-INH) līmenis, kas palīdz uzturēt asinsvadus stabilus un regulē šķidruma noplūdi audos. C1 inhibitora aktivitātes samazināšanās izraisa kallikreīna pārpalikumu, kas savukārt ražo bradikinīnu, spēcīgu vazodilatatoru.
- Iedzimta angioneirotiskā tūska ir ļoti reta, bet nopietna ģenētiska slimība;
- Šis stāvoklis parasti parādās diezgan jauniem pacientiem (pusaudža gados, nevis agrā bērnībā);
- Iedzimta angioneirotiskā tūska parasti nav saistīta ar nātreni; tas var izraisīt pēkšņu, smagu, strauju sejas, roku, kāju, roku, kāju, dzimumorgānu, gremošanas sistēmas un elpceļu pietūkumu. Rezultāts ir vēdera krampji, slikta dūša un vemšana "gremošanas trakta iesaistīšanās, bet elpošanas grūtības izraisa pietūkums, kas aizsprosto elpceļus. Reti var rasties urīna aizture.
- Iedzimta angioneirotiskā tūska var rasties bez jebkādas provokācijas vai to var izraisīt provocējoši faktori, tostarp lokālas traumas, vingrinājumi, emocionāls stress, alkohols un hormonālas izmaiņas. Tūska izplatās lēni un var ilgt 3-4 dienas.
- 3 veidi: I un II tips - C1NH (SERPING1) gēna mutācija 11. hromosomā, kas kodē serpīna proteīna inhibitoru; III tips - gēna mutācija 12. hromosomā, kas kodē XII koagulācijas faktoru.
- I tips: C1INH līmeņa pazemināšanās; II tips: normāls līmenis, bet samazināta C1INH funkcija; III tips: nav konstatējamas anomālijas C1INH, galvenokārt skar sieviešu dzimumu (ar X saistītais dominants).
C1 inhibitora iegūtais trūkums
- C1-INH deficītu var iegūt dzīves laikā (ne tikai ģenētiski iedzimtu). Tas ir iespējams cilvēkiem ar limfomu un dažu veidu autoimūnām slimībām, piemēram, sistēmisku sarkano vilkēdi.
Lai kāds būtu angioedēmas cēlonis, pamatā esošais patoloģiskais process visos gadījumos ir vienāds: pietūkums ir šķidruma zuduma rezultāts no mazo asinsvadu sieniņām, kas piegādā zemādas audus.
Ādā izdalās histamīns un citi iekaisuma ķīmiski mediatori, kas izraisa apsārtumu, niezi un pietūkumu. Dermas vai gļotādas mastu šūnas ir iesaistītas dažādos notikumos. Masta šūnu degranulācija atbrīvo primāros vazoaktīvos mediatorus, piemēram, histamīnu, bradikinīnu un citus kinīnus; pēc tam tiek atbrīvoti sekundārie mediatori, piemēram, leikotriēni un prostaglandīni, kas veicina gan agrīnas, gan vēlīnas iekaisuma reakcijas, palielinot asinsvadu caurlaidību un šķidruma noplūdi virspusējos audos. Izraisošie faktori un mehānismi, kas saistīti ar šo iekaisuma mediatoru izdalīšanos, ļauj mums noteikt dažādus angioneirotiskās tūskas veidus.
Simptomi
Angioedēmas klīniskās pazīmes dažādās formās var nedaudz atšķirties, taču kopumā parādās šādas izpausmes:
- Lokalizēts pietūkums, kas parasti ietver periorbitālo zonu, lūpas, mēli, orofarneksu un dzimumorgānus
- Āda var izskatīties normāla, t.i., bez nātrenes vai citiem izsitumiem;
- Sāpes, karstums, nieze, tirpšana vai dedzināšana skartajās zonās;
Citi simptomi var būt:
- Sāpes vēderā, ko izraisa kuņģa -zarnu trakta gļotādas pietūkums, slikta dūša, vemšana, krampji un caureja;
- Urīnpūšļa vai urīnizvadkanāla pietūkums, kas var apgrūtināt urinēšanu;
- Smagos gadījumos rīkles un / vai mēles pietūkums var apgrūtināt elpošanu un norīšanu.
Diagnoze
Angioedēmas diagnostika ir salīdzinoši vienkārša. Pateicoties tā īpašajam izskatam, ārstam vajadzētu būt iespējai to atpazīt pēc vienkāršas fiziskas pārbaudes un detalizētas slimības vēstures.
Lai precīzi noteiktu angioneirotiskās tūskas veidu, var būt nepieciešami papildu testi, piemēram, asins analīzes. Dūriena testu var veikt, lai identificētu visus alergēnus (alerģisku angioneirotisko tūsku). Iedzimtu angioneirotisko tūsku var diagnosticēt, veicot asins analīzi, lai pārbaudītu C1-INH gēna regulēto olbaltumvielu līmeni: ļoti zems līmenis apstiprina slimību. Iedzimtas angioneirotiskās tūskas diagnostika un ārstēšana ir ļoti specializēta, un tā jāveic klīnikas speciālistam. imunoloģija. Angioneirotiskā tūska var būt saistīta ar citām medicīniskām problēmām, piemēram, dzelzs deficītu, aknu slimībām un vairogdziedzera problēmām, kuras ārsti izmeklēs, veicot vienkāršas asins analīzes (noderīgi, lai pārbaudītu vai izslēgtu šo slimību klātbūtni). Idiopātisku parasti apstiprina process pazīstams kā "izslēgšanas diagnoze"; praksē diagnoze tiek apstiprināta tikai pēc tam, kad dažādās izmeklēšanās ir izslēgta jebkura cita slimība vai stāvoklis ar līdzīgām izpausmēm.
Ārstēšana
Angioedēmas ārstēšana ir atkarīga no slimības smaguma pakāpes. Gadījumos, kad ir iesaistīti elpošanas ceļi, pirmā prioritāte ir nodrošināt elpceļu atvērtību. Pacientiem var būt nepieciešama neatliekamā palīdzība slimnīcā un nepieciešama intubācija.
Daudzos gadījumos pietūkums ir pašierobežojošs un pēc dažām stundām vai dienām izzūd spontāni.Tikmēr, lai atvieglotu simptomus, varat izmēģināt šādus pasākumus:
- Novērst īpašus stimulējošus stimulus;
- Paņemiet aukstu (bet ne pārāk lielu) dušu vai uzklājiet aukstu kompresi skartajai zonai;
- Valkājiet brīvu apģērbu;
- Izvairieties no berzes vai skrāpējumiem skartajā zonā;
- Lai mazinātu niezi, lietojiet antihistamīnu.
Smagos gadījumos, ja pietūkums, nieze vai sāpes ir pastāvīgas, var norādīt šādas zāles:
- Perorāli vai intravenozi kortikosteroīdi;
- Antihistamīna līdzekļi iekšķīgi vai injekciju veidā;
- Adrenalīna (epinefrīna) injekcijas.
Angioedēmas ārstēšanas mērķis ir samazināt simptomus līdz pieļaujamam līmenim, kas spēj nodrošināt normālu darbību (piemēram, darbu vai nakts atpūtu).
Angioneirotisko tūsku, kas saistīta ar hronisku autoimūnu vai idiopātisku nātreni, bieži ir grūti ārstēt, un reakcija uz medikamentiem ir mainīga. Parasti ir ieteicami šādi ārstēšanas posmi, kur katrs solis tiek pievienots iepriekšējam, ja tas nerada neadekvātu atbildes reakciju:
- 1. posms: nenomierinoši antihistamīni, piemēram, cetirizīns;
- 2. posms: nomierinoši antihistamīna līdzekļi, piemēram, difenhidramīns;
- 3. fāze:
- a) perorālie kortikosteroīdi, piemēram, prednizons;
- b) imūnsupresanti, piemēram, ciklosporīns un metotreksāts.