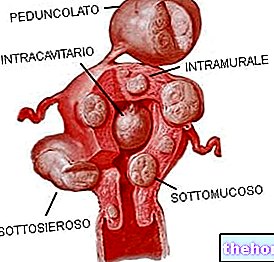
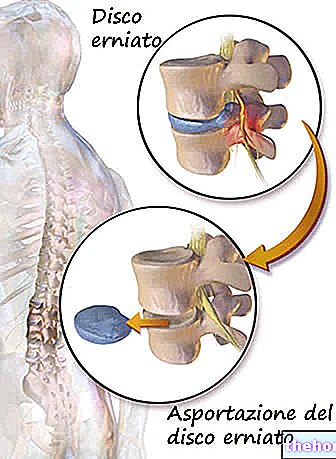
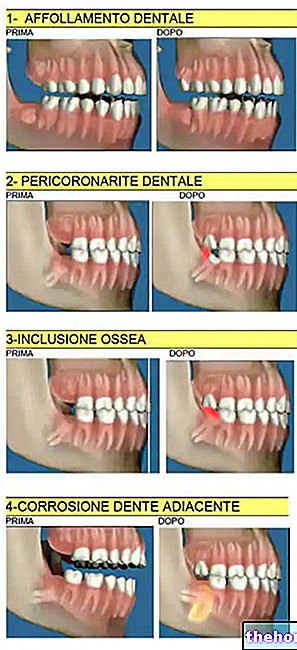
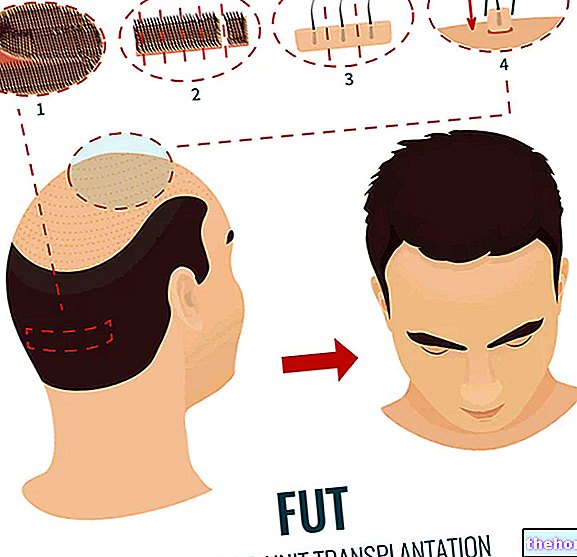
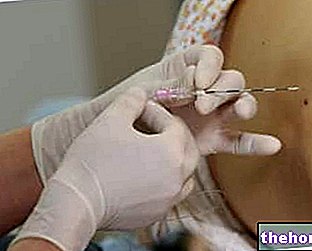
Trīce un aukstuma sajūta: skar aptuveni 25% pacientu. Parasti trīce ilgst ne vairāk kā 20 līdz 30 minūtes.
Apjukums un atmiņas zudums: šīs ir divas īslaicīgas slimības, ļoti bieži sastopamas gados vecākiem pacientiem.
Nelielas krūšu kurvja infekcijas: Tās rodas galvenokārt pacientiem, kuriem veikta vēdera operācija. Simptomi ir drudzis un apgrūtināta elpošana; terapija ietver antibiotikas.
Urīnpūšļa traucējumi: parasti tie ir apgrūtināta urinēšana un / vai urinēšana. Tie ilgst īsu laiku.
Reibonis: tās ir sajūtas, kas beidzas īsā laikā.
Zilumi un sāpīgums: tie var parādīties vietā, kur ir ievietota adata-kanula anestēzijas un nomierinoša līdzekļa ievadīšanai.
Sāpes kaklā: rodas 40% pacientu un ir saistīts ar caurules ievietošanu, kas ļauj elpot.
Lūpu vai mutes traumas un zobu bojājumi: pirmie skar 5% pacientu, pēdējie - vienu personu no 4500.
anestēzijas līdzekli un šī iemesla dēļ ir anafilaktiskas reakcijas upuris.
Otrkārt, ir iespējams, ka indivīds cieš no ļaundabīgas hipertermijas - īpašas iedzimtas slimības, kas izpaužas ar ļoti smagiem simptomiem tikai tad, kad skartie lieto lielas anestēzijas devas.
Visbeidzot, pastāv ļoti maza varbūtība (viens gadījums no 100 000), ka pacients mirs.
Smēķēšana, aptaukošanās, smagas slimības un īpaši invazīvas operācijas ir daži no nosacījumiem, kas veicina komplikāciju parādīšanos, lietojot vispārējo anestēziju.
, īpaša savākšanas soma.
Dažiem kolostomizētiem pacientiem izkārnījumu savākšanas maisiņš rada reālas neērtības, un viņi dod priekšroku alternatīvai metodei, kas pazīstama kā transstomāla zarnu apūdeņošana.
Šis konkrētais līdzeklis pamatā sastāv no ūdens ievadīšanas caur stomu, kas izraisa izkārnījumu izplūšanu no pašas stomas.
Stomai acīmredzami ir jāuzliek ūdensnecaurlaidīgs korpuss, kas kalpo fekāliju savākšanai, ko ūdens plūsma savāc un nogādā ārā.
Kad zarnas ir iztukšotas, instrumenti tiek noņemti.
Dažos aspektos zarnu apūdeņošana starp zarnām ir daudz ērtāka nekā klasiskais fekāliju savākšanas maisiņš. Tomēr tam ir daži ierobežojumi, kas dažiem cilvēkiem padara to par nepiemērotu: patiesībā tas ir jāveic katru dienu vienā un tajā pašā laikā. tas nav piemērots tiem, kas veic noteiktas darba aktivitātes un nespēj sakārtot savu dzīvi.
Turklāt starp trūkumiem mums jāņem vērā arī tā izpildes laiks, kas ir aptuveni 45–60 minūtes.
.Bet pēc cik ilga laika šo otro operāciju var veikt?
Parasti ķirurgi pavada 12 nedēļas, pēc tam novērtē pacienta stāvokli un izlemj, ko darīt. Ja pacients ir labi un pirmās operācijas brūces ir pilnībā sadzijušas, var turpināt kolostomijas maiņas operāciju.
Ja, no otras puses, pacients joprojām neuzrāda, ka ir pilnībā atveseļojies, atgriešanās procedūra jāatliek uz dažām nedēļām.
Nekas neliedz jums darboties pat pēc viena vai vairākiem gadiem pēc pirmās iejaukšanās. Dažos gadījumos patiesībā vēlams ilgi gaidīt, pirms modificētās resnās zarnas "salabot", lai būtu pārliecināts par labu gala rezultātu.
Otrajai operācijai nepieciešama hospitalizācija, kas var ilgt no vismaz 3 līdz maksimāli 10 dienām.
Lai gan tā ir mazāk invazīva operācija nekā kolostomija, pilnīga atveseļošanās joprojām notiek pēc vairākām nedēļām.
Šis piesardzības pasākums parasti ir spēkā pirmajās 7-8 dienās, pēc tam pacients var atgriezties pie ēšanas bez īpašiem ierobežojumiem, izņemot (ļoti svarīgo) veselīga un sabalansēta uztura pieņemšanu.
Tāpēc pēc dziedināšanas augļi un dārzeņi atkal ir atļauti; lielu daļu no ēdienreizēm vajadzētu veidot ogļhidrātiem (vēlams pilngraudu); visbeidzot, piena produktiem un olbaltumvielu pārtikai jābūt ar zemu tauku saturu (t.i., pienam vai jogurtam ar zemu tauku saturu, liesai gaļai, zivīm utt.).
un izvairoties no nepatīkamām komplikācijām (piemēram, aizcietējumiem vai pārmērīgas asiņošanas no vēdera stomas).Pirmkārt, ir ieteicams sadalīt maltītes tā, lai tās būtu vieglākas un vieglāk sagremojamas.
Tad jums vajadzētu pierast pie lēnas ēšanas, iespējams, ilgstoši košļāt ēdienu un izvairīties no pusdienošanas pārāk vēlu. Tāpēc nakts uzkodas ir nepietiekamas.
Turklāt tā ir laba ideja: periodiski mainiet savu uzturu; ja kāds ēdiens jums ir traucējis, izvairieties no tā; katru dienu ēdiet augļus, dārzeņus un veselus graudus, jo tie satur šķiedrvielas un aizsargā pret aizcietējumiem; izvairieties no pārtikas produktiem, kas ir bagāti ar taukiem iespējams, jo grūti sagremojams.
Visbeidzot, lai veicinātu fekāliju tranzītu un izvadīšanu, ir svarīgi dzert daudz, pat gandrīz divus litrus ūdens dienā.
.Tāpēc viens no visbiežāk uzdotajiem jautājumiem, ko kolostomijas (t. I., Cilvēki, kuriem ir bijusi kolostomija), uzdod ārstiem, ir: vai ir kādi līdzekļi asiņošanai?
Lai to akcentētu, noteikti ir šādi pārtikas produkti un uzvedība: pākšaugi (jo īpaši zirņi, pupiņas un lēcas), sīpoli, ziedkāposti, kāposti, pārtika, kas bagāta ar taukiem, kāposti, pikanti ēdieni, sīpoli, olas, gāzētie dzērieni, alus, košļājamā gumija, ēst ar atvērtu muti, runāt ēšanas laikā, smēķēt, dzert caur salmiņu un ēst neregulāros intervālos.
Ņemot to vērā, ir labi regulēt maltītes, raugoties, lai tās nebūtu pārāk garas; košļājiet ar aizvērtu muti un izvairieties runāt, kamēr ēdat; dodiet priekšroku negāzētiem dzērieniem un neizmantojiet salmiņus dzeršanai; visbeidzot, ierobežojiet vai pilnībā izvairieties no (ļoti taukainas pārtikas gadījumā) pārtikas produktiem, kas veicina asiņošanu.
slimajam transplantētie pacienti nāk no nesen miruša donora.Tomēr pastāv arī iespēja transplantēt plaušas no dzīviem donoriem.
Parasti dzīvu donoru plaušu transplantācija tiek veikta starp cilvēkiem, kas pieder vienai ģimenei, un tam nepieciešami divi donori. Faktiski labās plaušas apakšējā daļa tiek ņemta no viena donora, bet kreisās plaušas apakšējā daļa - no otra donora.
Pēc tam procedūra ir ļoti līdzīga tai, ko veic plaušu transplantācijas laikā no miruša donora; tas nozīmē, ka ķirurgs no pacienta izņem divas slimās plaušas un ievieto divas tikko izņemtas veselās plaušas.
Dzīvo donoru plaušu transplantācija galvenokārt tiek praktizēta cistiskās fibrozes gadījumā, kā pēdējais līdzeklis pēc visu citu iespējamo ārstēšanas metožu neveiksmes.
Ņemot vērā nepieciešamos nosacījumus, lai to varētu veikt (divi saderīgi donori), tā ir ļoti reti praktizēta procedūra.
plaušu "atvērts" paredz, ka laboratorijā novērojamo plaušu audu savākšana notiek pēc viena vai vairākiem griezumiem sānos, tieši starp ribām.Caur šīm mazajām atverēm faktiski ķirurgs vispirms ievieš kameru - kas, savienota ar ārēju monitoru, ļauj viņam orientēties krūšu dobumā - un pēc tam paraugu ņemšanai nepieciešamos ķirurģiskos instrumentus.
"Atvērtajai" plaušu biopsijai nepieciešama vispārēja anestēzija, tāpēc pacients procedūras laikā ir bezsamaņā un sazinās ar skābekļa padevi.
Procedūra parasti ilgst stundu, un, nobeigumā, ir paredzēta pleiras drenāža, lai skarto plaušu atkārtoti paplašinātu.Operācijas laikā faktiski plaušas, no kurām tiek ņemts audu paraugs, sabrūk kā pneimotoraksā.
Paredzētā hospitalizācija ir vismaz pāris dienas.
Pēcoperācijas fāzi varētu raksturot nogurums, sāpes krūtīs elpojot, viegla asiņošana griezumā un iekaisis kakls.
Tā kā plaušu biopsija faktiski ir "ķirurģiska operācija, tā var izraisīt dažas komplikācijas. Tāpēc ārsti dod priekšroku to izmantot tikai tad, ja citi mazāk invazīvi biopsijas testi ir izrādījušies maz izsmeļoši."
jaundzimušais.Iedzimta patoloģija (t.i., pastāv kopš dzimšanas), Hirschsprung slimība ir saistīta ar to, ka skartajam zīdainim trūkst dažu nervu galu, kas kontrolē resnās zarnas gludos muskuļus, t.i., garāko resnās zarnas daļu.
Ja trūkst šo nervu galu, fekāliju satura kustība zarnās (tā sauktā zarnu peristaltika) ir nepietiekama un neatbilstoša. Zarnu peristaltikas nepietiekamība var izraisīt smagas zarnu aizsprostošanās epizodes un izraisīt enterokolītu (ti, zarnu infekcijas).
Bērnu ar Hirschsprung slimību ārstēšana ir ķirurģiska.
Mazāk smagos gadījumos ķirurgs var aprobežoties ar zarnu apvedceļu, ar kuru viņš efektīvi izolē neinervēto zarnu daļu.
Tomēr smagos gadījumos viņam ir jāatdala veselā zarnā no slimā un jāveic kolostomija vai ileostomija.
Pēdējās - kuru izvēle ir atkarīga no traucējuma lokalizācijas - ir divas delikātas procedūras, kuru mērķis ir radīt alternatīvu dzīvi izkārnījumiem un to izvadīšanu.
.Vēdera saaugumi ir šķiedru rētu audu joslas, kas "salīmē" kopā tos vēdera audus un orgānus, uz kuriem tie attīstās.
Tas maina ne tikai normālu vēdera iekšējo struktūru anatomiju, bet arī ietekmē to funkcionalitāti.
Vairumā gadījumu saaugumi atrodas zarnu līmenī, jo pēdējās ir daudzas vietas, kas salocītas atpakaļ un atrodas ciešā kontaktā.
Vairumā gadījumu vēdera saaugumi parādās pēc vēdera vai iegurņa operācijas.
Saskaņā ar dažiem aprēķiniem 93% vēdera / iegurņa ķirurģisko operāciju izraisa saaugumu parādīšanos pat daudzus gadus vēlāk.
Lai gan tas notiek retāk, vēdera saaugumi var veidoties arī: smaga apendicīta, čūlaina kolīta, endometriozes, smaga infekciozā gastroenterīta, iedzimtu audu patoloģiju, seksuāli transmisīvo slimību (gonoreja, hlamīdijas utt.) Dēļ.
Visticamāk, procesi, kas izraisa šķiedru rētu audu veidošanos, ir iekaisuma rakstura.
vai izraisīt vairāk vai mazāk stipras sāpes vēderā vai iegurnī.Turklāt dažiem cilvēkiem tie var būt zarnu aizsprostošanās, zarnu nožņaugšanās un tikai sieviešu neauglības epizodes.
"Zarnu aizsprostojums" ir šķēršļi, kas rodas zarnās un neļauj zarnu saturam normāli virzīties uz priekšu. Neapstrādāti zarnu šķēršļi var izraisīt asiņošanu, infekciju un perforāciju, viss zarnās.
Zarnu nožņaugšanās ir patoloģiska zarnu saviebšanās, kas papildus iesaistītā zarnu trakta bloķēšanai pārtrauc arī tās asins piegādi. Tipiskas zarnu nožņaugšanās pazīmes ir vēdera uzpūšanās, drudzis un tahikardija.
Sieviešu neauglība vēdera saķeres dēļ rodas, ja pēdējās veidojas tuvu dzemdei un olvadām.
turpināt ķirurģisko ārstēšanu.
Turklāt jāņem vērā, ka slimības gaitu ne vienmēr var paredzēt. Katarakta, kļūstot necaurspīdīgāka un cietāka, var kavēt un padarīt operāciju sarežģītāku.