Galvenie jēdzieni
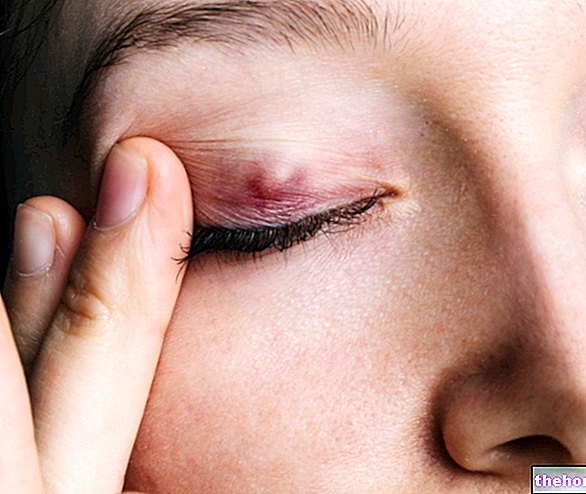
Purpura ir hematomai līdzīgs bojājums, kas ir sekas kapilāru plīsumam zem ādas virsmas.Petehiālā purpura (hematomas diametrs <3 mm) atšķiras no ekhimotiskās purpura (bojājuma diametrs ir no 1 līdz 2 cm).
Purpura: cēloņi un klasifikācija
Purpura var būt vai nav saistīta ar trombocitopēniju.
- Trombocitopēniskā purpura: to var izraisīt megaloblastiska anēmija, aknu ciroze, leikēmija, mieloma, idiopātiska trombocitopēniskā purpura, antikoagulantu terapija, asins pārliešana
- Ne-trombocitopēniskā purpura: to var izraisīt amiloidoze, mikro asinsvadu bojājumi, hemangioma, smagas infekcijas, hipertensija, vaskulīts, steroīdu zāļu terapija
- Purpura atkarīga no citiem asinsreces traucējumiem: izplatīta intravaskulāra koagulācija, meningokoku meningīts, skorbuts, splenomegālija
- Psihogēna purpura: atkarīga no emocionālajiem apstākļiem
Purpura: diagnoze
Diagnoze ir klīniska un balstās uz bojājumu medicīnisku novērošanu.Turpmāko diagnostikas testu veic ar biopsiju.
Purpura: terapijas
Purpura ārstēšana ir atkarīga no pamatcēloņaVioleta: definīcija

Violeta nāk no latīņu termina purpura, kas nozīmē purpursarkanu: plankumi, kas parādās uz ādas traumu vai asinsreces traucējumu dēļ, patiesībā ir purpursarkanā vai bordo krāsā, un ar akupresūru tie nemainās.
Klasifikācija
Purpuru var klasificēt, pamatojoties uz diviem svarīgiem elementiem:
- Hematomas lielums
- Cēloņi
Sāksim soli pa solim:
Kādus purpura veidus var noteikt, pamatojoties uz izmēru?
- Mazās purpura hematomas (pareizi) izmēri ir no 0,3 līdz 1 centimetram.
- Violeta petehiāls (vai vienkārši petehijas) raksturo nelieli bojājumi, kuru diametrs ir mazāks par 3 milimetriem.
- Violeta ekhimotisks (vai zilumi) precīzi identificē konsekventākus bojājumus, kuru diametrs ir lielāks par 10 mm, bet mazāks par 20 mm. Dažreiz ekhimotisko purpuru ir grūti atšķirt no faktiskās hematomas (kas pēc definīcijas pārsniedz 2 cm).
Kādi purpura varianti pastāv, pamatojoties uz pamatcēloni?
Purpuru bieži izraisa trombocītu skaita izmaiņas. Tādēļ cilvēkiem ar trombocitopēniju ir risks saslimt ar nelieliem vai lieliem zilumiem uz ādas virsmas vai iekšējās dobumos.
Īsi atcerēsimies, ka mēs runājam par trombocitopēniju, kad trombocītu skaits (vai trombocītu skaits, ja vēlaties) nokrītas zem 150 000 vienībām uz mm3.
Trombocīti, kā mēs zinām, ir ļoti svarīgas asins sastāvdaļas, kurām ir galvenā loma hemostāzes regulēšanā un asinsvadu gļotādas integritātes saglabāšanā. Kad trombocītu skaits nokrītas zem standarta diapazona, tiek zaudēta koagulācijas spējas regulēšana.
Tādējādi izšķir divas purpura grupas:
- Trombocitopēniskā purpura: purpura ir vairāk vai mazāk izteikta trombocītu skaita samazināšanās izpausme asinīs.
Šāda veida purpura parādīšanās cēloņi nepārprotami ir atkarīgi no tā, kas izraisīja trombocitopēniju:
- MEGALOBLASTISKĀ ANĒMIJA
- Zāļu lietošana, kas novērš trombocītu veidošanos (antikoagulanta terapija)
- Hepatiskā ciroze: trombocītu skaits samazinās to iznīcināšanas dēļ, ko izraisa slimība
- LEUKĒMIJA: trombocītu skaita samazināšanās, kas raksturo šo smago vēža formu, predisponē pacientu ekhimozei, purpurai, petehijām un hematomām.
- MIELOMA: asins jaunveidojums, kurā notiek nekontrolēta imūnsistēmas šūnu ražošana, ko izmanto antivielu sintēzei.
- IDIOPĀTISKA Trombocitopēniskā purpura: tā ir autoimūna slimība, kas izceļas ar trombocītu iznīcināšanu ar auto antivielām. Starp biežākajām sekām izceļas sarkano plankumu parādīšanās uz ādas (violeta). Trombocitopēnija jaundzimušais autoimūna ir koagulācijas slimība, kas raksturīga zīdaiņiem, kas dzimuši mātēm ar ITP (autoimūna trombocitopēnija)
- Asiņu pārliešana: atšķaidīšanas dēļ ir trombocitopēnija
- NAV trombocitopēniskā purpura: purpura cēlonis nav nosakāms, samazinot trombocītu skaitu. Šis purpura variants rodas asinsvadu traucējumu dēļ, piemēram:
- AMILOIDOZE: slimība, kurai raksturīga nenormāla zemas molekulmasas olbaltumvielu nogulsnēšanās ārpusšūnu zonā.Sarkano plankumu parādīšanās uz ādas (purpura, petehijas, ekhimoze) ir raksturīgs amiloidozes simptoms.
- MIKRO-VASKULĀRI BAITĒJUMI, kas raksturīgi gados vecākiem cilvēkiem: augsts vecums padara kapilārus trauslākus, tādēļ gados vecākiem cilvēkiem ļoti bieži sastopama ne-trombocitopēniskā purpura. Šī purpursarkanā forma iegūst konotāciju aktīniskā purpura, saules violeta vai senila purpura.
- SAVIENOŠANAS TRAUKUMI: sarkanā vilkēde un reimatoīdais artrīts
- HEMANGIOMA: tā ir patoloģiska asinsvadu uzkrāšanās ādā vai iekšējos orgānos. Tas ir tieši vēža veids, kurā asinsvadi vairojas endotēlijā.
- NOPIETNI INFEKCIJAS: Pat nopietnas infekcijas var upuri predisponēt mazu sarkanu plankumu parādīšanās uz ādas, tai skaitā purpura. Visbiežāk sastopamās infekcijas ir: bakas, vējbakas, masalas, Parvovīrusa B19 infekcijas (piektā slimība), Citomegalovīruss, masaliņas un meningīts.
- HIPERTENSIJA: klasisks piemērs ir spiediena svārstības, kas rodas dzemdību laikā. Šāds stāvoklis var veicināt purpura parādīšanos dzemdē.
- VASKULĪTS (asinsvadu iekaisums): Vaskulīts ir atbildīgs par Henoh-Schönlein purpuru (vai anafilaktoīdu purpuru). Šim purpura variantam raksturīga IgA, imūnkompleksu uzkrāšanās, kas rodas, pakļaujoties narkotikām, infekcijas izraisītājiem vai elpceļu infekcijās iesaistītiem pārtikas produktiem.
- Terapija ar STEROĪDĀM NARKOTIKĀM: ilgstoša kortikosteroīdu lietošana var izraisīt purpura parādīšanos, īpaši rokās, rokās un augšstilbā.Steroīdu atkarīgo purpuru izraisa kolagēna šķiedru, kas atbalsta asinsvadus, atrofija. Steroīdu purpura klīniskās izpausmes ir salīdzināmas ar senils purpuru.
Pārspīlēts safrāna patēriņš var izraisīt pat nopietnu toksisku iedarbību: starp tiem izceļas asiņošana, ko izraisa trombocītu skaita samazināšanās (piemēram, purpura).
- No asiņošanas atkarīga purpura: papildus trombocitopēnijai purpurai ir nosliece uz citiem asinsreces traucējumiem.
- Izkliedēta intravaskulāra koagulācija (tipiska patēriņa koagulopātija): šī ir ļoti bīstama slimība, ko raksturo trombu (vai recekļu) klātbūtne asinsvados. Neparasta un nekontrolēta recekļu veidošanās lēnām patērē koagulācijas faktorus; līdz ar to asinīm ir zema tieksme sarecēt, tāpēc tās izraisa hemorāģiskas parādības (purpuru un nopietnākus bojājumus).
- Meningokoku meningīts (Neisseria meningitidis)
- Skorbuts (smaga C vitamīna deficīta slimība): asins kapilāru sienas ir trauslas un novājinātas, tāpēc skartajam pacientam visā ķermenī ir petehijas, purpura un zilumi.
- Splenomegālija: liesas tilpuma palielināšanās var mainīt asins recēšanas spēju, sekmēt trombocītus un veicināt sarkano plankumu veidošanos uz ādas (purpura).
- Psihogēna purpura: pēc dažu autoru domām, pastāv arī purpura psihogēna forma. Noteiktos apstākļos tipiski sarkanie purpursarkani plankumi mēdz akcentēties, reaģējot uz emocionāliem stresa, spriedzes vai trauksmes apstākļiem. Psihogēna purpura biežāk rodas pusmūža sievietēm ar īpaši nestabilu personību, kam ir nosliece uz epitaksi vai citiem asinsizplūdumiem. Psihogēno purpuru literatūrā vislabāk raksturo termins ".Gardner-Diamond violeta'.
Diagnostika un terapija
Purpura diagnoze būtībā ir klīniska, tāpēc tās pamatā ir bojājumu tieša medicīniska novērošana. Galu galā, lai veiktu diagnostisku novērtējumu, ir iespējams veikt ādas biopsiju. Purpura ārstēšana ir atkarīga no provocējošā cēloņa:
- Bakteriālas infekcijas gadījumā ieteicams lietot antibiotikas
- Pretvīrusu zāles ir paredzētas no vīrusa atkarīgas purpura ārstēšanai
- No skorbuta atkarīgo purpuru ārstē, lietojot C vitamīnu
- Pacientiem, kuriem ir nosliece uz tā saukto psihogēno purpuru, jāveic relaksācijas kursi vai jālieto antidepresanti / anksiolītiskie līdzekļi (pēc receptes)
- Purpura, kas atkarīga no smagas trombocītu skaita samazināšanās: izlasiet rakstu par zālēm trombocitopēnijas ārstēšanai
- Par purpuru, ko izraisa liesas palielināšanās: izlasiet rakstu par zālēm splenomegālijas ārstēšanai
Pacientiem ar traucētu asins recēšanas spēju jāizvairās no zāļu ievadīšanas intramuskulāri un jādod priekšroka intravenozai ievadīšanai; to darot, tiek samazināts zilumu, purpura, petehiju un hematomu attīstības risks.